Шизофрения
Тази статия се нуждае от подобрение. Необходимо е: обработка след сливане; оправяне на вътрешните препратки. Ако желаете да помогнете на Уикипедия, използвайте опцията редактиране в горното меню над статията, за да нанесете нужните корекции. |
| Шизофрения | |
 Платно, избродирано от пациент с диагноза на шизофрения | |
| Класификация и външни ресурси | |
|---|---|
| МКБ-10 | F20 |
| МКБ-9 | 295 |
| OMIM | 181500 |
| База данни DiseasesDB | 11890 |
| База данни MedlinePlus | 000928 |
| База данни eMedicine | med/2072 emerg/520 |
| Мед. рубрики MeSH | F03.700.750 |
| Шизофрения в Общомедия | |
Шизофренията (от гръцки: σχιζοφρένεια – „разстройство на диафрагмата“, тъй като в миналото се смятало, че душата се помещава в диафрагмата) е психическо разстройство, характеризиращо се с нарушение на мисловните процеси и емоционалните реакции.[1] Заболяването най-често се проявява със слухови халюцинации, параноични или фантасмагорични налудности или дезорганизираност на говора и мисленето и е придружено от значителна социална дисфункция и нарушена работоспособност. Първоначалните симптоми обикновено се проявяват в ранна млада възраст, като заболяването засяга около 0,3 – 0,7% от населението на Земята.[2] Диагнозата се определя въз основа на наблюдавано поведение и на съобщените от пациента преживявания.
Шизофренията е вид психоза с многобройни прояви (бълнуване, халюцинации, нервно-психична възбуда и др.), водеща до нарушаване на психичната дейност, обезличаване на характера на индивида, влошена приспособимост към трудовите и социалните условия.
Генетичните предпоставки, средата в ранна възраст, неврологичните и психологическите и социални процеси играят важна роля за евентуално развиване на заболяването. Някои рекреационни лекарства, включително отпускани по лекарско предписание, могат да причинят или да влошат симптомите. Понастоящем изследванията са съсредоточени върху ролята на микробиологията, въпреки че до момента не е открита конкретна органична причина. Множеството възможни комбинации от симптоми провокират спорове относно това дали диагнозата трябва да представя само едно разстройство, или по-голям брой обособени синдроми. По тази причина, когато въвежда името, Ойген Блойлер определя болестта като шизофрении (множествено число). Въпреки етимологията на термина обаче от древногръцките корени схизон (σχίζειν – „разкъсвам, разцепвам“) и френ (φρήν, φρεν – „мисъл, разсъдък“) шизофренията не е „раздвояване на съзнанието“ и не трябва да се обърква с „дисоциативното разстройство на личността“, познато още като разстройство на „раздвояване на личността“, с което общественото мнение често погрешно я свързва.[3]
При болните с шизофрения обикновено е налице увеличена допаминова активност в мезолимбичната пътека на мозъка и съответно основното поддържащо лечение е прилагане на антипсихотично лекарство, което потиска главно дейността на допаминовите (а понякога и на серотониновите) рецептори. Прилаганите понастоящем дози антипсихотици са по-ниски, отколкото в ранните десетилетия на тяхната употреба. Психотерапията и професионалната и социалната рехабилитация също са важни средства за лечението. При повечето сериозни случаи, когато болният представлява риск за себе си или за други хора, може да е необходима принудителна хоспитализация, въпреки че в днешно време болничният престой е по-кратък и се налага по-рядко, отколкото в миналото.[4]
Смята се, че заболяването засяга главно когнитивните (познавателните) способности, но обикновено допринася и за хронични поведенчески и емоционални проблеми. Хората с шизофрения са с по-голяма вероятност да имат и допълнителни (коморбидни) (съпътстващи) състояния, в това число голяма депресия и тревожни разстройства. Вероятността от развиване на злоупотреба с психоактивни вещества е почти 50%.[5] Болните често са обременени и от социални проблеми като безработица, бедност и бездомност. Средната очаквана продължителност на живот на хората с шизофрения е с 12 до 15 години по-малко, отколкото при хората, които не страдат от заболяването, в резултат на увеличени проблеми с физическото здраве и на по-високия процент на случаите на самоубийство (около 5%).[6]
Признаци и симптоми[редактиране | редактиране на кода]
Болният от шизофрения може да получава халюцинации (най-често съобщавани са чуване на гласове), налудности (често фантасмагорични по характер или свързани с чувство за преследване) и дезорганизираност на говора и мисленето. Последното може да варира от загубване на нишката на мисълта до изразяване на изречения, които са само бегло свързани по смисъл или до пълна смислова несвързаност, позната още като „словесна салата“, в по-тежките случаи. Социалната изолация, занемаряването на облеклото и личната хигиена, загубата на мотивация и способност за преценка са обичайни явления при шизофрения.[7]
Обикновено се наблюдава модел на емоционална затрудненост, например липса на адекватни емоционални реакции.[8] Шизофренията често се свързва и с нарушение в социалната когниция,[9] както и със симптоми на параноя, а често се наблюдават и прояви на социална изолация.[10] Обикновено болният изпитва затруднения с работната и дългосрочната памет, вниманието, изпълнителните функции на паметта и скоростта на осмисляне на информацията.[2] При един не толкова често срещан подтип болният може да демонстрира продължителна липса на говор, да застива неподвижно в причудливи пози или да показва безпричинно раздразнение. Всички тези прояви са признаци на кататония.[11]
Късната юношеска и ранната зряла възраст са върхови периоди за началната проява на шизофрения,[2] критични години при подрастващите за тяхното социално и професионално развитие.[12] При 40% от мъжете и 23% от жените, диагностицирани с шизофрения, първоначалната проява на заболяването е била преди 19-годишна възраст.[13] В последно време се полагат много усилия да се сведе до минимум свързаното с шизофренията нарушение в развитието чрез идентифициране и лечение в продормалната фаза (преди първата проява) на заболяването, което може да се установи до 30 месеца преди първата проява на симптомите.[12] Хората, които впоследствие развият шизофрения, може да имат преходни или самоограничаващи се психотични симптоми,[14] както и неспецифични симптоми на социално отдръпване, раздразнителност, дисфория[15] и непохватност[16] в продормалната фаза.
Според съвременните класификации шизофренията най-общо бива параноидна, кататонна, хебефренна и обикновена. Най-често срещана е параноидната. Типични за нея са напрегнатост, обърканост, неоснователен страх от преследване. Когато се чувстват застрашени, пациентите може да проявят агресия като форма на самозащита. Може също да имат слухови и визуални халюцинации.
Нито един от признаците обаче сам по себе си не е причина за поставяне на диагноза на шизофрения. Всеки от тези признаци може да се проявява и при други медицински и психиатрични синдроми. Съгласно съвременната класификация на психозите, за да се постави диагноза, тези симптоми трябва да са били демонстрирани в продължение на поне един месец през период от най-малко шест месеца на нарушеното функциониране.
Класификация на Шнайдер[редактиране | редактиране на кода]
В началото на ХХ в. психиатърът Курт Шнайдер посочва формите на психотични симптоми, които по негово мнение разграничават шизофренията от други психотични разстройства. Тези симптоми се наричат симптоми от първи ранг или симптоми от първи ранг на Шнайдер. Те включват налудни убеждения на болния, че е контролиран от някаква външна сила, убеденост, че някой насажда или изважда мисли от съзнанието му, убеденост, че мислите му се излъчват и предават на други хора и слухови халюцинации, при които болният чува гласове, които коментират мислите или действията му или които провеждат разговори с други халюцинирани гласове.[17] Въпреки че приносът им в съвременните диагностични критерии е значителен, чувствителността на тестването на симптомите от първи ранг остава под въпрос. Един преглед на диагностичните проучвания, правени между 1970 г. и 2005 г., установява, че тези проучвания не могат нито да потвърдят, нито да отхвърлят твърденията на Шнайдер и заключава, че симптомите от първи ранг следва да не бъдат особено изтъквани при бъдещи промени на диагностичните системи.[18]
Позитивни и негативни симптоми[редактиране | редактиране на кода]
Шизофренията често бива описвана по отношение на позитивните и негативните (или дефицит) симптоми на заболяването.[19] Позитивни са тези симптоми, които повечето хора обикновено не изпитват, но са налице при хората с шизофрения. Те може да включват налудности, дезорганизирани мисли и говор и тактилни, слухови, визуални, обонятелни и вкусови халюцинации, които обикновено се считат за прояви на психоза.[20] Освен това халюцинациите са характерно свързани със съдържанието на темата на налудността.[21] Позитивните симптоми обикновено се повлияват добре от медикаментозно лечение.[21]
Негативните симптоми представляват дефицити на нормални емоционални реакции или на други мисловни процеси и не се поддават толкова добре на медикаментозно лечение.[7] Тези симптоми често включват притъпен или изравнен афект и емоции, бедност на речта (алогия), неспособност да се изпита удоволствие (анхедония), липса на желание за създаване на социални връзки (десоциализация) и липса на мотивация (аволиция). Изследванията заключават, че негативните симптоми допринасят в по-голяма степен за незадоволително качество на живота, функционална неспособност и превръщане на болния в бреме за околните, отколкото позитивните симптоми.[22] Хората с изразени негативни симптоми често са имали история на лоша преценка преди първоначалната проява на заболяването и реакцията към медикаментозно лечение често е ограничена.[7][23]
Причини[редактиране | редактиране на кода]
Главна роля за развиване на заболяването шизофрения играе комбинация от генетични фактори и фактори на средата.[2][24] Хора с установена фамилна обремененост от шизофрения, които имат преходна или самоограничаваща се психоза, са с 20 – 40% шанс да бъдат диагностицирани година по-късно.[25]
Генетични фактори[редактиране | редактиране на кода]
Изчисляването на потенциалната наследственост варира, тъй като е трудно да се разграничат ефектите на генетичните фактори от тези на факторите на средата.[26] Най-голям риск от развиване на шизофрения има при хора с роднина от първа линия, който страда от заболяването (рискът е 6,5%), повече от 40% от монозиготните близнаци на хора с шизофрения също биват засегнати.[24] В това най-вероятно вземат участие множество гени, всеки от които с малък ефект и неизвестна трансмисия и експресия.[24] Правени са предположения за много възможни кандидати, в това число специфични вариации на броя на генетичните копия, NOTCH4 и огнища на хистонови протеини.[27] Редица геномни асоциации, като например цинк-палцовия протеин 804A, също са свързвани със заболяването.[28] Съществува значително припокриване в генетичните фактори на шизофренията и биполярното разстройство.[29]
Дори да се приеме наследствената основа, остава обаче открит един въпрос от еволюционната психология, защо са еволюирали гените, които увеличават вероятността от психоза, като се има предвид, че това състояние е маладаптивно от еволюционна гледна точка. Една от теориите предполага, че за това са отговорни гените, които вземат участие в еволюцията на речта и човека, но до момента подобни идеи са само теоретични предположения. [30][31]
Фактори на средата[редактиране | редактиране на кода]
Факторите на средата, които се свързват с развиването на шизофрения включват битова среда, употреба на наркотици и пренатални стресори.[2] Характеристиките на родителската среда обаче не представляват основен ефект, въпреки че болните, израснали в атмосфера на положителна родителска подкрепа се справят по-добре, отколкото тези, които са израснали с критични или недружелюбно настроени родители.[24] Установено е, че животът в градска среда по време на детството или в зряла възраст увеличава риска от шизофрения два пъти,[2][24] в допълнение на вече отчетените фактори на употреба на наркотици, етническа принадлежност и размер на социалната група.[32] Други фактори, които играят важна роля, включват социална изолация и имиграция, свързани с нисък социален статус, расова дискриминация, деградирала семейна среда, безработица и лоши битови условия.[24][33]
Злоупотреба с психоактивни вещества[редактиране | редактиране на кода]
С развиването на шизофрения са свързани редица психоактивни вещества, като например канабис, кокаин и амфетамини.[24] Около половината от засегнатите от шизофрения са с прекомерна употреба на наркотици и/или алкохол.[34] Ролята на канабиса може да е каузална,[35] но други наркотични средства може да се използват от болните като средства за справяне с депресия, безпокойство, скука и самота.[34][36]
Канабисът се асоциира с дозозависимо увеличаване на риска от развиване на психотично разстройство,[37] като честата употреба се свързва с двукратно увеличаване на риска от психоза и шизофрения.[36][38] Но въпреки че канабисът се приема от много учени за допринасяща причина за шизофрения,[39] ролята му все пак остава противоречива.[27][40] Амфетамините, кокаинът и в по-малка степен алкохолът могат да доведат до психоза, която се проявява по много подобен на шизофрения начин.[24][41] Въпреки че по принцип не се смята за причина за заболяването, процентът на употреба на никотин е по-висок сред болните от шизофрения, отколкото сред останалите хора най-общо.[42]
Фактори по време на развитието[редактиране | редактиране на кода]
Фактори като хипоксия и инфекция или стрес и недохранване във фазата на вътреутробното развитие на плода може да доведат до леко увеличаване на риска от шизофрения в по-късен етап от живота.[2] Сред хората с шизофрения вероятността да са родени през зимата или пролетта е по-голяма (поне в северното полукълбо), което може да се дължи на повишеното излагане на вируси in utero (в утробата).[24] Тази разлика е около 5 до 8%.[43]
Механизми[редактиране | редактиране на кода]
Правени са редица опити да се обясни връзката между промените в мозъчната функция и шизофренията.[2] Един от най-популярните е допаминовата хипотеза, според която психозата се дължи на погрешната интерпретация на съзнанието вследствие на неправилно функциониране на допаминергичните неврони.[2]
Психологични[редактиране | редактиране на кода]
Множество психологични процеси са посочвани като свързани с шизофренията. При хората с поставена вече диагноза, както и при тези, които са под риск от заболяването, са идентифицирани когнитивни склонности, особено когато лицата са под стрес или в объркващи ситуации.[44] Някои от когнитивните особености може да са отражение на общи неврокогнитивни дефицити, като например загуба на памет, а други може да са свързани с конкретни проблеми и преживявания.[45][46]
Въпреки демонстрираната проява на изравнен афект, според последни наблюдения много от хората, диагностицирани с шизофрения, всъщност имат емоционални реакции особено към стресови или негативни стимули и именно тази чувствителност може да причини уязвимост към поява на определени симптоми или на заболяването.[47][48] Някои факти подсказват, че съдържанието на налудните идеи и психотичните изживявания може да отразява емоционални реакции, свързани със заболяването и това как конкретният човек интерпретира подобни преживявания може да повлияе на симптоматологията.[49][50][51] Използването на „безопасни поведенчески схеми“ за избягване на въображаеми заплахи може да допринесе за хроничния характер на налудностите.[52] Допълнително доказателство за ролята на психологическите механизми са постиганите ефекти на психотерапиите върху симптомите на шизофренията.[53]
Неврологични[редактиране | редактиране на кода]
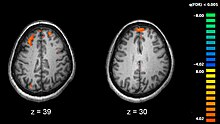
Шизофренията се свързва с леки отклонения в мозъчните структури, откривани при 40 до 50% от случаите, както и в мозъчната химия по време на остри психотични състояния.[2] Проучвания с използване на невропсихологични изследвания и технологии за мозъчно сканиране, като например функционален ЯМР и PET за изследване на функционалните различия в мозъчната активност показват, че наблюдаваните разлики се проявяват най-често във фронталните лобове, хипокампуса и темпоралните лобове.[54] Наблюдаван е намален мозъчен обем в областите на фронталния кортекс и темпоралните лобове, но по-малко, отколкото се открива при болест на Алцхаймер. Не е изяснено дали описаните промени в обема са прогресивни или вече са съществували преди началната проява на заболяването.[55] Тези различия са свързвани с неврокогнитивни дефицити, които от своя страна често се свързват с шизофрения.[56] Поради редуването на невралните вериги, алтернативно се предлага шизофренията да бъде приемана като сбор от нервно-развойни разстройства.[57]
Особено внимание се съсредоточава върху функцията на допамина в мезолимбичната пътека на мозъка. Вниманието се дължи главно на случайно направеното откритие, че фенотиазиновите лекарствени средства, които блокират функцията на допамина, могат да намалят психотичните симптоми. Това се подкрепя също и от факта, че амфетамините, които провокират отделянето на допамин, могат да влошат психотичните симптоми при шизофрения.[58] Хипотезата за влиянието на допамина при шизофренията предполага, че причината за (позитивните симптоми) шизофрения е прекомерното активиране на D2 рецепторите. Въпреки че се приема в продължение на около 20 години въз основа на блокиращия ефект на D2, който е обща характеристика на всички антипсихотични средства, доказателства в подкрепа на хипотезата са представени едва в средата на 90-те години чрез изследвания с PET и SPECT сканиране. Понастоящем допаминовата хипотеза се счита за твърде опростена, отчасти защото по-новите психотични лекарства (атипични антипсихотици) могат да бъдат също толкова ефикасни, както и по-старите лекарства (типични антипсихотици), но те оказват влияние също и върху функцията на серотонина и може да имат малко по-слаб ефект на блокиране на допамина.[59]
Интересът се съсредоточава също и върху невротрансмитера глутамат и понижената функция на глутаматния MNDA-рецептор при шизофрения, главно поради поднормено ниските нива на глутаматни рецептори, установени при изследване на мозъка на починали хора, които приживе са били с диагноза на шизофрения[60] и откритието, че лекарства, които блокират глутамата, като например фенциклидин и кетамин, могат да предизвикат симптоми и когнитивни проблеми, наподобяващи тези на заболяването.[61] Понижената функция на глутамата се свързва с лоши функционални резултати при изследвания на функцията на фронталните лобове и хипокампуса, а освен това глутаматът може да влияе и върху функцията на допамина. И двете явления се свързват с шизофрения и това дава основание да се предполага, че пътищата на глутамата играят важна опосредстваща (и вероятно каузална) роля при заболяването.[62] Прилагането на глутаматергични лекарства обаче не помага особено за позитивните симптоми.[63]
Диагностициране[редактиране | редактиране на кода]

Диагноза на шизофрения се поставя въз основа на критериите на издавания от Американската психиатрична асоциация Диагностичен и статистически наръчник на психичните разстройства, издание DSM-IV-TR (ДСН) или на приетата от Световната здравна организация Международна статистическа класификация на болестите и проблемите, свързани със здравето, МКБ-10.[2] Тези критерии използват съобщаваните от самия болен преживявания, както и съобщаваните аномалии в поведението, след което се прави клинична оценка, провеждана от специалист-психиатър. Симптомите, свързвани с шизофрения, се проявяват при болните в хода на заболяването и трябва да достигнат определена степен на тежест, преди да може да бъде поставена диагноза.[24] Към 2009 г. все още не съществува обективен тест.[2]
Критерии[редактиране | редактиране на кода]
Критериите на МКБ-10 обикновено се използват в европейските страни, а критериите на DSM-IV-TR се използват в Съединените щати и останалата част от света, както и в повечето изследователски проучвания. Критериите на МКБ-10 наблягат повече върху симптоми от първи ранг на Шнайдер. На практика между двете системи има много съответствия.[64]
Според четвъртото издание на “Диагностичния и статистически наръчник на психичните разстройства" (DSM-IV-TR), за да се постави диагноза на шизофрения, трябва да са задоволени три диагностични критерия:[65]
- Характерни симптоми: Два или повече от следните, всеки от които присъства през повечето време в продължение на период от един месец (или по-малко, ако симптомите се възобновят при наличие на прилагано лечение):
- налудности;
- халюцинации;
- дезорганизиран говор, който е проява на формално разстройство на мисленето;
- силно дезорганизирано поведение (напр. неуместно облекло, често плачене) или кататонно поведение;
- негативни симптоми: изравнен афект (липсващи или значително понижени емоционални реакции), алогия (липсващ или значително ограничен говор) или аволиция (липсваща или значително понижена мотивация);
Ако се прецени, че налудностите са фантасмагорични или халюцинациите се изразяват в чуване на един глас, който постоянно прави коментар на действията на пациента или чуване на два или повече гласа, които разговарят помежду си, тогава е достатъчно да е налице само по-горният симптом. Критерият за дезорганизиран говор се счита за задоволен само ако симптомът е достатъчно тежък, така че да нарушава в значителна степен комуникацията.
- Социална и професионална дисфункция: В продължение на значителен период от време от първоначалната проява на заболяването една или повече от главните сфери на функциониране, като например работа, междуличностни отношения или лични грижи, са доста под нивото, на което са били преди първата проява на заболяването.
- Значителна продължителност: Симптомите на смущението продължават да са налице през период от най-малко шест месеца. Този шестмесечен период трябва да включва поне един месец със симптоми (или по-малко, ако симптомите се възобновяват и при прилагане на лечение).
Ако има признаци на смущение в продължение на повече от месец, но по-малко от шест месеца, се поставя диагноза на шизофреноформно разстройство.[65] Ако има психотични симптоми, които продължават по-малко от месец, може да се постави диагноза на краткотрайно психотично разстройство, а много други състояния може да се класифицират като неопределено по друг начин психотично разстройство. Не може да се постави диагноза на шизофрения, ако са налице главно симптоми на афективно разстройство (въпреки че е възможно да се постави диагноза на шизоафективно разстройство) или ако са налице симптоми на первазивно разстройство на развитието, освен ако заедно с това няма и изразени налудности и халюцинации, или ако симптомите не са пряка физиологична последица от физическо състояние или употреба на психоактивни вещества, като например злоупотреба с наркотици или лекарства.
Подтипове[редактиране | редактиране на кода]
DSM-IV-TR представя пет подкласификации на шизофрения, въпреки че авторите на DSM-5 (ДСН-5) препоръчват те да отпаднат от новата класификация:[66][67]
- Параноиден тип: Налице са налудности или слухови халюцинации, но няма разстройство на мисленето, дезорганизирано поведение или притъпен афект. Налудностите са за преследване и/или грандиозност, но може да са и с тематика на ревност, религиозност или соматизация. (ДСН код 295.3/ИКБ код F20.0)
- Дезорганизиран тип: Наричана в МКБ хебефренна шизофрения. Налице са едновременно разстройство на мисленето и притъпен афект. (ДСН код 295.1/ИКБ код F20.1)
- Кататонен тип: Пациентът може да е почти обездвижен или да демонстрира нервни, безцелни движения. Симптомите може да включват кататонен ступор и восъчна гъвкавост. (ДСН код 295.2/ИКБ код F20.2)
- Недиференциран тип: Налице са психотични симптоми, но не са задоволени критериите за параноиден, дезорганизиран или кататонен тип. (ДСН код 295.9/ИКБ код F20.3)
- Резидуален тип: Налице са позитивни симптоми, но с ниска степен на интензивност. (ДСН код 295.6/ИКБ код F20.5)
МКБ-10 определя два допълнителни подтипа:[67]
- Постшизофренна депресия: Епизод на депресия, който се появява след шизофренно заболяване и при който все още може да са налице някои по-слаби шизофренни симптоми. (МКБ код F20.4)
- Обикновена шизофрения: Скрито и прогресивно развиване на изразено негативни симптоми, без никаква история на психотични епизоди. (МКБ код F20.6)
Диференциална диагноза[редактиране | редактиране на кода]
- Вижте пояснителната страница за други значения на Двойна диагноза.
Психотични симптоми може да има и при няколко други психични заболявания, в това число биполярно разстройство,[68] гранично личностно разстройство,[69] наркотична интоксикация и предизвикана от наркотични вещества психоза. Налудности („нефантасмагорични“) има и при налудно разстройство, а социално отдръпване се наблюдава при социално тревожно разстройство, отбягващо разстройство на личността и шизотипно разстройство на личността. Шизофренията се съпровожда паралелно от обсесивно-компулсивно разстройство (ОКР) твърде често, за да може това да бъде отдадено на случайност, въпреки че може да е трудно да се разграничат обсесиите, които се проявяват при ОКР от налудностите на шизофренията.[70]
Може да са необходими по-подробни медицински и неврологични оценки, за да се изключат медицински заболявания, които в редки случаи могат да предизвикат психотични симптоми, подобни на шизофрения,[65] като например метаболитно нарушение, системна инфекция, сифилис, ХИВ инфекция, епилепсия и мозъчни лезии. Може да се наложи да се изключи делириум, който се отличава с визуални халюцинации, остро начало на проявите и променливо ниво на съзнание и е признак на съществуващо медицинско заболяване. Обикновено не се правят повторни изследвания при възобновяване на епизодите, освен ако няма специфично медицинско показание или ако не са налице възможни нежелани реакции от антипсихотично лекарство.
Превенция[редактиране | редактиране на кода]
За момента няма достатъчно доказателства относно ефикасността на ранната интервенция за предотвратяване на шизофрения.[71] Въпреки че съществуват известни доказателства, че ранната интервенция при хората с психотичен епизод може да подобри краткотрайния резултат от епизодите, ползата от тези мерки след период от пет години е малка.[2] Опитите да се предотврати шизофренията в продормалната фаза са с неустановена полза и по тази причина от 2009 г. насам не се препоръчват.[72] Превенцията се оказва трудна, тъй като не са открити надеждни маркери за развиване на заболяването на по-късен етап в живота.[73] Някои от случаите на шизофрения обаче могат да бъдат забавени или предотвратени, като се избягва употребата на канабис, особено сред младежите.[74] Хората с фамилна анамнеза на шизофрения може да са по-податливи на предизвикана от канабис психоза.[39] Едно проучване откри, че в приблизително половината от случаите предизвиканите от канабис психотични разстройства са последвани от постоянни психотични състояния.[75]
Теоретичните изследвания продължават с разработването на стратегии, които могат да намалят случаите на поява на шизофрения. Един от подходите се опитва да установи какво се точно случва на генетично и неврологично ниво, което допринася за заболяването, така че да могат да бъдат разработени подходящи биомедицински интервенции. Многото и различни генетични ефекти, всеки от които влияещ в малък размер, взаимодействащи с факторите на средата, правят тази задача много трудна. Като бъдеща алтернатива различни стратегии в сферата на здравеопазването може да бъдат селективно насочени към социално-икономически фактори, които се свързват с по-висок процент на шизофрения при определени групи, например по отношение на имиграция, етническа принадлежност или бедност. Стратегиите сред населението могат да популяризират услуги в помощ на безопасно протичане на бременността, здравословно развитие, включително в определени области на психическото развитие, като например социалната когниция. За момента обаче няма достатъчно доказателства, така че тези идеи да може да бъдат приложени, а освен това съществуват и ред по-големи проблеми, които не са специфични само за заболяването шизофрения.[76][77]
Овладяване[редактиране | редактиране на кода]
Основно лечение при шизофрения са антипсихотичните лекарства, често в комбинация с психологични и социални помощни средства.[2] При тежки епизоди може да се наложи хоспитализация, доброволна или (ако това се допуска от законовите разпоредби, касаещи психичното здраве) принудителна. Дългосрочната хоспитализация не е обичайно прилагана мярка от началото на деинституционализацията, която започна през 50-те години на ХХ век, въпреки че понякога все още се прилага.[78] По-обичайни мерки са обществените служби за помощ, които включват амбулаторни центрове, посещения от членове на службата за психично-здравни грижи, осигуряване на трудова заетост[79] и групи за подкрепа. Някои доказателства сочат, че редовните физически упражнения оказват положителен ефект върху физическото и психическото здраве на хората с шизофрения.[80]
Лекарствени средства[редактиране | редактиране на кода]

Психиатричното лечение за шизофрения от първи ред е антипсихотично лекарство,[81] което може да намали позитивните симптоми на психоза в рамките на около 7 – 14 дни. Антипсихотичните средства обаче не успяват значително да намалят негативните симптоми и когнитивната дисфункция.[23][82] Дълготрайната употреба намалява риска от възобновяване на симптомите.[83]
Изборът антипсихотично лекарство се основава на преценка на ползите, рисковете и разходите.[2] Все още е спорно кой клас лекарства е по-добър – типичните или атипичните антипсихотици.[84] И двата класа са с еднакви процентни стойности на отпадане и възобновяване на симптомите, когато типичните се използват в ниски до умерени дози.[85] Добър отговор към лечението има при 40 – 50%, частичен отговор при 30 – 40%, а резистентност към лечението (симптомите не се поддават на успешно лечение дори след шест седмици на прилагане на две до три различни антипсичотични средства) при 20% от болните.[23] Клозапинът се явява ефикасно лечение за болни, при които не е получен задоволителен отговор на лечение с други лекарства, но има потенциално сериозен страничен ефект агранулоцитоза (понижен брой на левкоцитите) при 1 – 4%.[2][24][86]
По отношение на страничните ефекти типичните антипсихотични средства се свързват с по-голям брой екстрапирамидалните странични ефекти, докато атипичните средства се свързват със значително напълняване, диабет и риск от развиване на метаболитен синдром.[85] Въпреки че екстрапирамидалните странични ефекти са по-малко при атипичните средства, тези разлики между двата класа са умерено изразени.[87] Някои атипични средства като кветиапин и рисперидон се свързват с по-голям риск от смърт, в сравнение с антипсихотика перфеназин, а клозапин се свързва с по-нисък риск от смърт.[88] Остава неясно дали по-новите антипсихотици намаляват шансовете от развиване на злокачествен невролептичен синдром, рядко срещано, но сериозно неврологично нарушение.[89]
При хората, които не желаят или не са способни редовно да приемат лекарство за постигане на контрол, може да се прилагат „депо“ форми на антипсихотици с дълготрайно действие.[90] Те намаляват риска от възобновяване на симптомите в много по-голяма степен от пероралните лекарства.[83] Когато се използват в комбинация с психо-социални интервенции, те могат да подобрят дълготрайното придържане към предписаното лечение.[90]
Психологични средства[редактиране | редактиране на кода]
При лечението на шизофрения може да се използват редица психологични интервенции, които включват: семейна терапия,[91] активно интегриране на обществени грижи, осигуряване на трудова заетост, когнитивна ремедиация,[92] трениране на уменията, когнитивна поведенческа терапия (КПТ), прилагане на „жетонна система“ за награждаване като поощрение и психо-социални интервенции за контрол на употребата на психоактивни вещества и контрол на телесното тегло.[93] Семейната терапия или обучението, насочено към цялата семейна система на пациента, може да намали инцидентността на възобновяване на симптомите и хоспитализациите.[91] Доказателствата за ефикасността на КПТ по отношение на намаляване на симптомите или предотвратяване на възобновяването им са минимални.[94][95] Терапиите, които включват ангажираност в изкуството или театъра, все още не са добре проучени.[96][97]
Прогноза[редактиране | редактиране на кода]
Шизофренията налага огромни човешки и икономически разходи.[2] Очакваната обща продължителност на живота на болните е с 15 – 20 години по-малка от тази на общото население,[98] главно поради това, че се свързва с потенциално затлъстяване, заседнал начин на живот и пушене, като повишеният процент на случаите на самоубийство, свързван с това заболяване, играе по-малка роля [2]. Разликите в очакваната продължителност на живота се увеличиха за периода между 70-те и 90-те години на 20 век, [99] а между 90-те години на 20 век и първото десетилетие на 21 век не настъпиха значителни промени при наличието вече на здравна система с открит достъп за лечение (Финландия).[88]
Шизофренията е една от основните причини за инвалидност (недееспособност), като активната психоза се нарежда сред трите най-инвалидизиращи състояния след квадриплегия и деменция и преди параплегия и слепота.[100] Приблизително три четвърти от болните с шизофрения са с трайна недееспособност с възобновяване на симптомите.[23] Някои хора наистина се възстановяват напълно, а други функционират добре в обществото.[101] Повечето болни с шизофрения водят самостоятелен живот с помощта на обществените служби.[2] При хората с първи епизод на психоза добър дълготраен изход от епизода може да се очаква при 42%, средно добър изход при 35%, а неблагоприятен изход при 27% от случаите.[102] Изходите от епизодите на шизофрения изглежда са по-добри в развиващите се страни, в сравнение с развитите страни.[103] Тези изчисления обаче се оспорват.[104][105]
С шизофренията се свързва също и по-висок от средното процент на случаите на самоубийство. Цитират се 10%, но един по-актуален анализ на проучвания и статистически данни коригира тази цифра на 4,9%, като най-често инцидентите са в периода на първоначалната проява на заболяването или на първата хоспитализация.[106] Броят на хората, които са правили опит за самоубийство поне веднъж е с няколко пъти повече (20 до 40%).[107][108] Рисковите фактори са много, в това число мъжки пол, депресия и висок коефициент на интелигентност.[107]
Връзката между шизофрения и пушене е доказано силна в различни проучвания от целия свят.[109][110] При хората с шизофрения употребата на цигари е особено висока, като е изчислено, че от 80% до 90% от тях са редовни пушачи, в сравнение с едва до 20% при редовното население, което не страда от заболяването.[110] Онези от тях, които пушат, са с тенденция да пушат твърде много, като освен това пушат цигари с по-високо съдържание на никотин.[108] Някои доказателства предполагат, че параноидната шизофрения е с по-добра прогноза от другите типове шизофрения по отношение на независим начин на живот и професионална функционалност.[111]
Епидемиология[редактиране | редактиране на кода]

Към 2011 г. шизофренията засяга около 0,3 – 0,7% от хората в определен период от живота им[2] или 24 милиона души по света.[112] Заболяването засяга 1,4 пъти по-често мъжете, отколкото жените и обикновено се проявява по-рано при мъжете[24] – най-често първоначалната проява е на възраст 20 – 28 години при мъжете и 26 – 32 години при жените.[113] Появата на заболяването в детска възраст е много по-рядко явление,[114] както е и първоначалната поява в средна или старческа възраст.[115] Въпреки твърдението, че шизофренията се проявява с подобни процентни стойности на инцидентност по света, разпространението на заболяването е различно както в различните райони на света в глобален план,[116]
Източници[редактиране | редактиране на кода]
- ↑ „Schizophrenia“ Concise Medical Dictionary. Oxford University Press, 2010. Oxford Reference Online.Maastricht University Library Архив на оригинала от 2012-06-14 в Wayback Machine.. 29 June 2010prepaid subscription only
- ↑ а б в г д е ж з и к л м н о п р с т у ф van Os J, Kapur S. Schizophrenia // Lancet 374 (9690). Август 2009. DOI:10.1016/S0140-6736(09)60995-8. с. 635 – 45.[неработеща препратка]
- ↑ Picchioni MM, Murray RM. Schizophrenia // BMJ 335 (7610). July 2007. DOI:10.1136/bmj.39227.616447.BE. с. 91 – 5.
- ↑ Becker T, Kilian R. Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care? // Acta Psychiatrica Scandinavica Supplement 429 (429). 2006. DOI:10.1111/j.1600-0447.2005.00711.x. с. 9 – 16.
- ↑ Buckley PF, Miller BJ, Lehrer DS, Castle DJ. Psychiatric comorbidities and schizophrenia // Schizophr Bull 35 (2). March 2009. DOI:10.1093/schbul/sbn135. с. 383 – 402.
- ↑ van Os J, Kapur S. Schizophrenia // Lancet 374 (9690). August 2009. DOI:10.1016/S0140-6736(09)60995-8. с. 635 – 45.[неработеща препратка]
- ↑ а б в Carson VB (2000). Mental health nursing: the nurse-patient journey W.B. Saunders.ISBN 978-0-7216-8053-8. p. 638.
- ↑ Schizophrenia. Wiley-Blackwell, 2003. ISBN 9780632063888. с. 21.
- ↑ Brunet-Gouet E, Decety J. Social brain dysfunctions in schizophrenia: a review of neuroimaging studies // Psychiatry Res 148 (2 – 3). Декември 2006. DOI:10.1016/j.pscychresns.2006.05.001. с. 75 – 92.
- ↑ Schizophrenia. Wiley-Blackwell, 2003. ISBN 9780632063888. с. 481.
- ↑ Ungvari GS, Caroff SN, Gerevich J. The catatonia conundrum: evidence of psychomotor phenomena as a symptom dimension in psychotic disorders // Schizophr Bull 36 (2). Март 2010. DOI:10.1093/schbul/sbp105. с. 231 – 8.
- ↑ а б Addington J, Cadenhead KS, Cannon TD, et al. North American prodrome longitudinal study: a collaborative multisite approach to prodromal schizophrenia research // Schizophrenia Bulletin 33 (3). 2007. DOI:10.1093/schbul/sbl075. с. 665 – 72.
- ↑ Cullen KR, Kumra S, Regan J et al. Atypical Antipsychotics for Treatment of Schizophrenia Spectrum Disorders // Psychiatric Times 25 (3). 2008. Архивиран от оригинала на 2008-12-28.
- ↑ Amminger GP, Leicester S, Yung AR, et al. Early onset of symptoms predicts conversion to non-affective psychosis in ultra-high risk individuals // Schizophrenia Research 84 (1). 2006. DOI:10.1016/j.schres.2006.02.018. с. 67 – 76.
- ↑ Parnas J, Jorgensen A. Pre-morbid psychopathology in schizophrenia spectrum // British Journal of Psychiatry 115. 1989. с. 623 – 7.
- ↑ Coyle, Joseph. Chapter 54: The Neurochemistry of Schizophrenia // Basic Neurochemistry: Molecular, Cellular and Medical Aspects. 7th. Burlington, MA, Elsevier Academic Press, 2006. ISBN 0-12-088397-X. с. 876.
- ↑ Schneider, K. Clinical Psychopathology. 5. New York, Grune & Stratton, 1959.
- ↑ Nordgaard J, Arnfred SM, Handest P, Parnas J. The diagnostic status of first-rank symptoms // Schizophrenia Bulletin 34 (1). Януари 2008. DOI:10.1093/schbul/sbm044. с. 137 – 54.
- ↑ Sims A. Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia, W. B. Saunders, 2002. ISBN 0-7020-2627-1.
- ↑ Kneisl C. and Trigoboff E.(2009). Contemporary Psychiatric- Mental Health Nursing. 2nd edition. London: Pearson Prentice Ltd. p. 371
- ↑ а б American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 299
- ↑ Velligan DI and Alphs LD. Negative Symptoms in Schizophrenia: The Importance of Identification and Treatment // Psychiatric Times 25 (3). 1 март 2008. Архивиран от оригинала на 2009-10-06.
- ↑ а б в г Smith T, Weston C, Lieberman J. Schizophrenia (maintenance treatment) // Am Fam Physician 82 (4). Август 2010. с. 338 – 9.
- ↑ а б в г д е ж з и к л м Picchioni MM, Murray RM. Schizophrenia // BMJ 335 (7610). Юли 2007. DOI:10.1136/bmj.39227.616447.BE. с. 91 – 5.
- ↑ Drake RJ, Lewis SW. Early detection of schizophrenia // Current Opinion in Psychiatry 18 (2). Март 2005. DOI:10.1097/00001504-200503000-00007. с. 147 – 50.
- ↑ O'Donovan MC, Williams NM, Owen MJ. Recent advances in the genetics of schizophrenia // Hum. Mol. Genet. 12 Spec No 2. Октомври 2003. DOI:10.1093/hmg/ddg302. с. R125-33.
- ↑ а б McLaren JA, Silins E, Hutchinson D, Mattick RP, Hall W. Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies // Int. J. Drug Policy 21 (1). Януари 2010. DOI:10.1016/j.drugpo.2009.09.001. с. 10 – 9.
- ↑ O'Donovan MC, Craddock NJ, Owen MJ. Genetics of psychosis; insights from views across the genome // Hum. Genet. 126 (1). Юли 2009. DOI:10.1007/s00439-009-0703-0. с. 3 – 12.
- ↑ Craddock N, Owen MJ. The Kraepelinian dichotomy – going, going… But still not gone // The British Journal of Psychiatry 196. 2010. DOI:10.1192/bjp.bp.109.073429. с. 92 – 95.
- ↑ Crow TJ. The 'big bang' theory of the origin of psychosis and the faculty of language // Schizophrenia Research 102 (1 – 3). Юли 2008. DOI:10.1016/j.schres.2008.03.010. с. 31 – 52.
- ↑ Mueser KT, Jeste DV. Clinical Handbook of Schizophrenia. New York, Guilford Press, 2008. ISBN 1593856520. с. 22 – 23.
- ↑ Van Os J. Does the urban environment cause psychosis? // British Journal of Psychiatry 184 (4). 2004. DOI:10.1192/bjp.184.4.287. с. 287 – 288.
- ↑ Selten JP, Cantor-Graae E, Kahn RS. Migration and schizophrenia // Current Opinion in Psychiatry 20 (2). Март 2007. DOI:10.1097/YCO.0b013e328017f68e. с. 111 – 115.
- ↑ а б Gregg L, Barrowclough C, Haddock G. Reasons for increased substance use in psychosis // Clin Psychol Rev 27 (4). 2007. DOI:10.1016/j.cpr.2006.09.004. с. 494 – 510.
- ↑ Large, M и др. Cannabis Use and Earlier Onset of Psychosis: A Systematic Meta-analysis. // Archives of general psychiatry. 2011 Feb 7.
- ↑ а б Leweke FM, Koethe D. Cannabis and psychiatric disorders: it is not only addiction // Addict Biol 13 (2). Юни 2008. DOI:10.1111/j.1369-1600.2008.00106.x. с. 264 – 75.
- ↑ Moore THM, Zammit S, Lingford-Hughes A et al. Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review // Lancet 370 (9584). 2007. DOI:10.1016/S0140-6736(07)61162-3. с. 319 – 328.
- ↑ Sewell, RA и др. Cannabinoids and psychosis // International review of psychiatry (Abingdon, England) 21 (2). 2009 Apr. DOI:10.1080/09540260902782802. с. 152 – 62.
- ↑ а б Henquet, C и др. Gene-Environment Interplay Between Cannabis and Psychosis // Schizophrenia bulletin 34 (6). 2008 Nov. DOI:10.1093/schbul/sbn108. с. 1111 – 21.
- ↑ Ben Amar M, Potvin S. Cannabis and psychosis: what is the link? // Journal of psychoactive drugs 39 (2). 2007 Jun. DOI:10.1080/02791072.2007.10399871. с. 131 – 42.
- ↑ Larson, Michael. Alcohol-Related Psychosis // eMedicine. WebMD, 30 март 2006. Посетен на 27 септември 2006.
- ↑ Sagud, M и др. Smoking and schizophrenia // Psychiatria Danubina 21 (3). 2009 Sep. с. 371 – 5.
- ↑ Yolken R. Viruses and schizophrenia: a focus on herpes simplex virus. // Herpes 11 (Suppl 2). Jun 2004. с. 83A-88A.
- ↑ Broome MR, Woolley JB, Tabraham P, et al. What causes the onset of psychosis? // Schizophr. Res. 79 (1). Ноември 2005. DOI:10.1016/j.schres.2005.02.007. с. 23 – 34.
- ↑ Bentall RP, Fernyhough C, Morrison AP, Lewis S, Corcoran R. Prospects for a cognitive-developmental account of psychotic experiences // Br J Clin Psychol 46 (Pt 2). 2007. DOI:10.1348/014466506X123011. с. 155 – 73.
- ↑ Kurtz MM. Neurocognitive impairment across the lifespan in schizophrenia: an update // Schizophrenia Research 74 (1). 2005. DOI:10.1016/j.schres.2004.07.005. с. 15 – 26.
- ↑ Cohen AS, Docherty NM. Affective reactivity of speech and emotional experience in patients with schizophrenia // Schizophrenia Research 69 (1). 2004. DOI:10.1016/S0920-9964(03)00069-0. с. 7 – 14.
- ↑ Horan WP, Blanchard JJ. Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping // Schizophrenia Research 60 (2 – 3). 2003. DOI:10.1016/S0920-9964(02)00227-X. с. 271 – 83.
- ↑ Smith B, Fowler DG, Freeman D,et al. Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations // Schizophr. Res. 86 (1 – 3). Септември 2006. DOI:10.1016/j.schres.2006.06.018. с. 181 – 8.
- ↑ Beck, AT. A Cognitive Model of Schizophrenia // Journal of Cognitive Psychotherapy 18 (3). 2004. DOI:10.1891/jcop.18.3.281.65649. с. 281 – 88.
- ↑ Bell V, Halligan PW, Ellis HD. Explaining delusions: a cognitive perspective // Trends in Cognitive Science 10 (5). 2006. DOI:10.1016/j.tics.2006.03.004. с. 219 – 26.
- ↑ Freeman D, Garety PA, Kuipers E, Fowler D, Bebbington PE, Dunn G. Acting on persecutory delusions: the importance of safety seeking // Behav Res Ther 45 (1). Януари 2007. DOI:10.1016/j.brat.2006.01.014. с. 89 – 99.
- ↑ Kuipers E, Garety P, Fowler D, Freeman D, Dunn G, Bebbington P. Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms // Schizophr Bull 32 Suppl 1. Октомври 2006. DOI:10.1093/schbul/sbl014. с. S24-31.
- ↑ Kircher, Tilo and Renate Thienel. Functional brain imaging of symptoms and cognition in schizophrenia // The Boundaries of Consciousness. Amsterdam, Elsevier, 2006. ISBN 0444528768. с. 302.
- ↑ Coyle 2006, с. 878
- ↑ Green MF. Cognitive impairment and functional outcome in schizophrenia and bipolar disorder // Journal of Clinical Psychiatry 67 (Suppl 9). 2006. с. 3 – 8.
- ↑ Insel TR. Rethinking schizophrenia // Nature 468 (7321). Ноември 2010. DOI:10.1038/nature09552. с. 187 – 93.
- ↑ Laruelle M, Abi-Dargham A, van Dyck CH, et al. Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects // Proc. Natl. Acad. Sci. U.S.A. 93 (17). Август 1996. DOI:10.1073/pnas.93.17.9235. с. 9235 – 40.
- ↑ Jones HM, Pilowsky LS. Dopamine and antipsychotic drug action revisited // British Journal of Psychiatry 181. 2002. DOI:10.1192/bjp.181.4.271. с. 271 – 275.
- ↑ Konradi C, Heckers S. Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment // Pharmacology and Therapeutics 97 (2). 2003. DOI:10.1016/S0163-7258(02)00328-5. с. 153 – 79.
- ↑ Lahti AC, Weiler MA, Tamara Michaelidis BA, Parwani A, Tamminga CA. Effects of ketamine in normal and schizophrenic volunteers // Neuropsychopharmacology 25 (4). 2001. DOI:10.1016/S0893-133X(01)00243-3. с. 455 – 67.
- ↑ Coyle JT, Tsai G, Goff D. Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia // Annals of the New York Academy of Sciences 1003. 2003. DOI:10.1196/annals.1300.020. с. 318 – 27.
- ↑ Tuominen HJ, Tiihonen J, Wahlbeck K. Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis // Schizophrenia Research 72 (2 – 3). 2005. DOI:10.1016/j.schres.2004.05.005. с. 225 – 34.
- ↑ Jakobsen KD, Frederiksen JN, Hansen T, et al. Reliability of clinical ICD-10 schizophrenia diagnoses // Nordic Journal of Psychiatry 59 (3). 2005. DOI:10.1080/08039480510027698. с. 209 – 12.
- ↑ а б в American Psychiatric Association. Schizophrenia // Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC, American Psychiatric Publishing, Inc., 2000. ISBN 0-89042-024-6. Посетен на 4 юли 2008. Архив на оригинала от 2008-06-11 в Wayback Machine.
- ↑ American Psychiatric Association DSM-5 Work Groups (2010)Proposed Revisions -Schizophrenia and Other Psychotic Disorders. Посетен на 17 февруари 2010.
- ↑ а б The ICD-10 Classification of Mental and Behavioural DisorderReplace next (shift-click: get selection)s (pdf) // World Health Organization. с. 26.
- ↑ Pope HG. Distinguishing bipolar disorder from schizophrenia in clinical practice: guidelines and case reports // Hospital and Community Psychiatry 34. 1983. с. 322 – 28. Посетен на 24 февруари 2008.
- ↑ McGlashan TH. Testing DSM-III symptom criteria for schizotypal and borderline personality disorders // Archives of General Psychiatry 44 (2). Февруари 1987. с. 143 – 8.
- ↑ Bottas A. Comorbidity: Schizophrenia With Obsessive-Compulsive Disorder // Psychiatric Times 26 (4). 15 април 2009.
- ↑ Marshall M, Rathbone J. Early intervention for psychosis // Cochrane Database Syst Rev (4). 2006. DOI:10.1002/14651858.CD004718.pub2. с. CD004718.
- ↑ de Koning MB, Bloemen OJ, van Amelsvoort TA, et al. Early intervention in patients at ultra high risk of psychosis: benefits and risks // Acta Psychiatr Scand 119 (6). Юни 2009. DOI:10.1111/j.1600-0447.2009.01372.x. с. 426 – 42.
- ↑ Cannon TD, Cornblatt B, McGorry P. The empirical status of the ultra high-risk (prodromal) research paradigm // Schizophrenia Bulletin 33 (3). Май 2007. DOI:10.1093/schbul/sbm031. с. 661 – 4.
- ↑ Arseneault L, Cannon M, Witton J, Murray RM. Causal association between cannabis and psychosis: examination of the evidence // Br J Psychiatry 184 (2). Февруари 2004. DOI:10.1192/bjp.184.2.110. с. 110 – 7.
- ↑ Arendt, M и др. Cannabis-induced psychosis and subsequent schizophrenia-spectrum disorders: follow-up study of 535 incident cases // The British journal of psychiatry: the journal of mental science 187 (6). 2005 Dec. DOI:10.1192/bjp.187.6.510. с. 510 – 5.
- ↑ Kirkbride, JB и др. The Prevention of Schizophrenia—What Can We Learn From Eco-Epidemiology? // Schizophrenia bulletin 37 (2). 2011 Mar. DOI:10.1093/schbul/sbq120. с. 262 – 71. Архивиран от оригинала на 2012-04-24.
- ↑ McGrath, JJ и др. The search for modifiable risk factors for schizophrenia // The American Journal of Psychiatry 168 (12). 2011 Dec 1. DOI:10.1176/appi.ajp.2011.11081300. с. 1235 – 8.
- ↑ Becker T, Kilian R. Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care? // Acta Psychiatrica Scandinavica Supplement 429 (429). 2006. DOI:10.1111/j.1600-0447.2005.00711.x. с. 9 – 16.
- ↑ McGurk SR, Mueser KT, Feldman K, Wolfe R, Pascaris A. Cognitive training for supported employment: 2 – 3 year outcomes of a randomized controlled trial. // American Journal of Psychiatry 164 (3). Mar 2007. DOI:10.1176/appi.ajp.164.3.437. с. 437 – 41.
- ↑ Gorczynski P, Faulkner G. Exercise therapy for schizophrenia // Cochrane Database Syst Rev (5). 2010. DOI:10.1002/14651858.CD004412.pub2. с. CD004412.
- ↑ National Collaborating Centre for Mental Health. Schizophrenia: Full national clinical guideline on core interventions in primary and secondary care (PDF) // 25 март 2009. Посетен на 25 ноември 2009.
- ↑ Tandon R, Keshavan MS, Nasrallah HA. Schizophrenia, „Just the Facts“: what we know in 2008 part 1: overview // Schizophrenia Research 100 (1 – 3). Март 2008. DOI:10.1016/j.schres.2008.01.022. с. 4 – 19.
- ↑ а б Leucht, Stefan и др. Antipsychotic drugs versus placebo for relapse prevention in schizophrenia: a systematic review and meta-analysis // The Lancet. 1 май 2012. DOI:10.1016/S0140-6736(12)60239-6.
- ↑ Kane JM, Correll CU. Pharmacologic treatment of schizophrenia // Dialogues Clin Neurosci 12 (3). 2010. с. 345 – 57.
- ↑ а б Schultz SH, North SW, Shields CG. Schizophrenia: a review // Am Fam Physician 75 (12). Юни 2007. с. 1821 – 9.
- ↑ Wahlbeck K, Cheine MV, Essali A. Clozapine versus typical neuroleptic medication for schizophrenia // The Cochrane Database of Systematic Reviews (2). John Wiley and Sons, Ltd., 2007. DOI:10.1002/14651858.CD000059. с. CD000059.
- ↑ Tandon R, Belmaker RH, Gattaz WF, et al. World Psychiatric Association Pharmacopsychiatry Section statement on comparative effectiveness of antipsychotics in the treatment of schizophrenia // Schizophr. Res. 100 (1 – 3). Март 2008. DOI:10.1016/j.schres.2007.11.033. с. 20 – 38.
- ↑ а б Chwastiak LA, Tek C. The unchanging mortality gap for people with schizophrenia // Lancet 374 (9690). Август 2009. DOI:10.1016/S0140-6736(09)61072-2. с. 590 – 2.
- ↑ Ananth J, Parameswaran S, Gunatilake S, Burgoyne K, Sidhom T. Neuroleptic malignant syndrome and atypical antipsychotic drugs // Journal of Clinical Psychiatry 65 (4). Април 2004. DOI:10.4088/JCP.v65n0403. с. 464 – 70.
- ↑ а б McEvoy JP. Risks versus benefits of different types of long-acting injectable antipsychotics // J Clin Psychiatry 67 Suppl 5. 2006. с. 15 – 8.
- ↑ а б Pharoah F, Mari J, Rathbone J, Wong W. Family intervention for schizophrenia // Cochrane Database Syst Rev 12. 2010. DOI:10.1002/14651858.CD000088.pub3. с. CD000088.
- ↑ Medalia A, Choi J. Cognitive remediation in schizophrenia. // Neuropsychology Rev 19 (3). 2009. DOI:10.1007/s11065-009-9097-y. с. 353 – 364.
- ↑ Dixon LB, Dickerson F, Bellack AS, et al. The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements // Schizophr Bull 36 (1). Януари 2010. DOI:10.1093/schbul/sbp115. с. 48 – 70.
- ↑ Lynch D, Laws KR, McKenna PJ. Cognitive behavioural therapy for major psychiatric disorder: does it really work? A meta-analytical review of well-controlled trials // Psychol Med 40 (1). Януари 2010. DOI:10.1017/S003329170900590X. с. 9 – 24.
- ↑ Jones C, Cormac I, Silveira da Mota Neto JI, Campbell C. Cognitive behaviour therapy for schizophrenia // Cochrane Database Syst Rev (4). 2004. DOI:10.1002/14651858.CD000524.pub2. с. CD000524.
- ↑ Ruddy R, Milnes D. Art therapy for schizophrenia or schizophrenia-like illnesses. // Cochrane Database Syst Rev (4). 2005. DOI:10.1002/14651858.CD003728.pub2. с. CD003728.
- ↑ Ruddy RA, Dent-Brown K. Drama therapy for schizophrenia or schizophrenia-like illnesses. // Cochrane Database Syst Rev (1). 2007. DOI:10.1002/14651858.CD005378.pub2. с. CD005378.
- ↑ ((en)) Richard Hodgson, Hiram J Wildgust, Chris J Bushe, Cancer and schizophrenia: is there a paradox?, J Psychopharmacol. 2010 November; 24(4_supplement): 51 – 60
- ↑ Saha S, Chant D, McGrath J. A systematic review of mortality in schizophrenia: is the differential mortality gap worsening over time? // Arch. Gen. Psychiatry 64 (10). Октомври 2007. DOI:10.1001/archpsyc.64.10.1123. с. 1123 – 31.
- ↑ Ustun TB и др. Multiple-informant ranking of the disabling effects of different health conditions in 14 countries // The Lancet 354 (9173). 1999. DOI:10.1016/S0140-6736(98)07507-2. с. 111 – 15.
- ↑ Warner R. Recovery from schizophrenia and the recovery model // Curr Opin Psychiatry 22 (4). Юли 2009. DOI:10.1097/YCO.0b013e32832c920b. с. 374 – 80.
- ↑ Menezes NM, Arenovich T, Zipursky RB. A systematic review of longitudinal outcome studies of first-episode psychosis // Psychol Med 36 (10). Октомври 2006. DOI:10.1017/S0033291706007951. с. 1349 – 62.
- ↑ Isaac M, Chand P, Murthy P. Schizophrenia outcome measures in the wider international community // Br J Psychiatry Suppl 50. Август 2007. с. s71-7.
- ↑ Cohen A, Patel V, Thara R, Gureje O. Questioning an axiom: better prognosis for schizophrenia in the developing world? // Schizophr Bull 34 (2). Март 2008. DOI:10.1093/schbul/sbm105. с. 229 – 44.
- ↑ Burns J. Dispelling a myth: developing world poverty, inequality, violence and social fragmentation are not good for outcome in schizophrenia // Afr J Psychiatry (Johannesbg) 12 (3). Август 2009. с. 200 – 5.
- ↑ Palmer BA, Pankratz VS, Bostwick JM. The lifetime risk of suicide in schizophrenia: a reexamination // Archives of General Psychiatry 62 (3). Март 2005. DOI:10.1001/archpsyc.62.3.247. с. 247 – 53.
- ↑ а б Carlborg A, Winnerbäck K, Jönsson EG, Jokinen J, Nordström P. Suicide in schizophrenia // Expert Rev Neurother 10 (7). Юли 2010. DOI:10.1586/ern.10.82. с. 1153 – 64.
- ↑ а б American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 304
- ↑ De Leon J, Diaz FJ. A meta-analysis of worldwide studies demonstrates an association between schizophrenia and tobacco smoking behaviors // Schizophrenia research 76 (2 – 3). 2005. DOI:10.1016/j.schres.2005.02.010. с. 135 – 57.
- ↑ а б Keltner NL, Grant JS. Smoke, Smoke, Smoke That Cigarette // Perspectives in Psychiatric Care 42 (4). 2006. DOI:10.1111/j.1744-6163.2006.00085.x. с. 256.
- ↑ American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 314
- ↑ Schizophrenia // World Health Organization, 2011. Посетен на 27 февруари 2011.
- ↑ Castle D, Wessely S, Der G, Murray RM. The incidence of operationally defined schizophrenia in Camberwell, 1965 – 84 // The British Journal of Psychiatry 159. Декември 1991. DOI:10.1192/bjp.159.6.790. с. 790 – 4.
- ↑ Kumra S, Shaw M, Merka P, Nakayama E, Augustin R. Childhood-onset schizophrenia: research update // Canadian Journal of Psychiatry 46 (10). 2001. с. 923 – 30.
- ↑ Hassett Anne, et al. (eds). Psychosis in the Elderly. London: Taylor and Francis., 2005. ISBN 1841843946. с. 6.
- ↑ Jablensky A, Sartorius N, Ernberg G, et al. Schizophrenia: manifestations, incidence and course in different cultures. A World Health Organization ten-country study // {{{journal}}}. 1992.
Външни препратки[редактиране | редактиране на кода]
- Материали на тема шизофрения от проф. Крум Миланов в Wayback Machine (архив на оригинала от 2018-01-22) - същност на заболяването, проследяване на стадиите, типове шизофрения и антипсихотици, използвани при лечението.
| Тази страница частично или изцяло представлява превод на страницата Schizophrenia в Уикипедия на английски. Оригиналният текст, както и този превод, са защитени от Лиценза „Криейтив Комънс – Признание – Споделяне на споделеното“, а за съдържание, създадено преди юни 2009 година – от Лиценза за свободна документация на ГНУ. Прегледайте историята на редакциите на оригиналната страница, както и на преводната страница, за да видите списъка на съавторите.
ВАЖНО: Този шаблон се отнася единствено до авторските права върху съдържанието на статията. Добавянето му не отменя изискването да се посочват конкретни източници на твърденията, които да бъдат благонадеждни. |
