Подагра
| Подагра | |
 Подагра, карикатура от Джеймс Гилрей, 1799 г. | |
| Класификация и външни ресурси | |
|---|---|
| МКБ-10 | M10 |
| МКБ-9 | 274.00 274.1 274.8 274.9 |
| OMIM | 138900 300323 |
| База данни DiseasesDB | 29031 |
| База данни MedlinePlus | 000422 |
| База данни eMedicine | emerg/221 med/924 med/1112 oph/506 orthoped/124radio/313 |
| Мед. рубрики MeSH | D006073 |
| Подагра в Общомедия | |
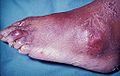
Подаграта или гихт е медицинско състояние, което обикновено се характеризира с повтарящи се пристъпи на остър възпалителен артрит – зачервена, болезнена, пламтяща възпалена става. Най-често засегната (при около 50% от случаите) е метатарзофалангеалната става в основата на големия пръст на крака. Тя обаче може да се прояви и под формата на тофуси, камъни в бъбреците или уратна нефропатия. Смята се, че подаграта се причинява от високите нива на пикочна киселина в кръвта, но най-нови изследвания показват, че причината за подаграта е липсата в човешкия организъм на ензима уриказа,[1] което води до кристализация на пикочната киселина, при което кристалите се отлагат в ставите, сухожилията и околните тъкани.
Гихтът е изключително болезнена болест, която в повечето случаи засяга само една става и най-вече палеца на крака. Обикновено има два източника на болка. Кристалите вътре в ставата причиняват изключителна болка при движение на засегнатата област. Възпалението на тъканите около ставата също причинява подуване на кожата. При най-малкия допир може да се предизвика голяма болка.
Клиничната диагноза се потвърждава чрез наблюдаване на характерните кристали в ставната течност. Лечението с нестероидни противовъзпалителни средства (НСПВС), стероиди или колхицин облекчава симптомите, без да премахва причината, а именно кристалите на пикочната киселина. Те остават между ставните повърхности и продължават да ги износват и дразнят. След като острият пристъп отмине, нивата на пикочна киселина обикновено се понижават чрез промяна в начина на живот, а при пациентите, страдащи от чести пристъпи, алопуринола или пробенецида осигуряват дългосрочна превенция.
Заболеваемостта от подагра е нараснала през последните десетилетия като засяга 1 – 2% от населението на западния свят в различни етапи от живота. Смята се, че този ръст се дължи на увеличаващите се рискови фактори сред населението като метаболитен синдром, по-голяма продължителност на живота и промени в хранителните навици. В исторически план подаграта е била известна като „болестта на кралете“ или „болестта на богатите“.
Признаци и симптоми[редактиране | редактиране на кода]
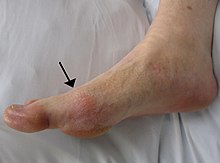
Подаграта може да има множество проявления, макар най-чести да са повтарящите се пристъпи на остър възпалителен артрит.[2] Най-често засегната е метатарзофалангеалната става в основата на големия пръст на крака – в около половината случаи.[3] Други стави, като тези на петите, колената, китките и пръстите, също могат да бъдат засегнати.[3] Ставната болка обикновено започва около 2 – 4 часа и през нощта.[3] Пристъпите през нощта се дължат на по-ниската телесна температура през тази част на денонощието.[4] Успоредно със ставната болка рядко могат да се появят и други симптоми, включително изтощение и силна треска.[3][4]
Продължително високите стойности на пикочна киселина (хиперурикемия) могат да доведат и до друга симптоматика, включително твърди, безболезнени натрупвания на кристали на пикочната киселина, известни като тофуси. Всъщност причината е липсата в човешкия организъм на ензима уриказа, който превръща абсолютно водонеразтворимите кристали на пикочната киселина във водоразтворими. Обширните тофуси могат да причинят хроничен артрит в резултат на ерозията на костите.[5] Може да се стигне и до натрупването на кристали, отлагащи се в бъбреците, което води до образуване на камъни в бъбреците и последващата го уратна нефропатия.[6]
Причини[редактиране | редактиране на кода]
Хиперурикемията е основната причина за подаграта. Тя може да се появи по редица причини, включително хранителни навици, генетична предразположеност или намалено отделяне на урат солите на пикочната киселина.[2] Основната причина за хиперурикемията е, че организмът има увеличена нужда от антиоксидантна защита, тъй като пикочната киселина при хората осигурява над половината от антиоксидантния капацитет на кръвната плазма. Затова човешкият мозък увеличава съдържанието на пикочна киселина в кръвта.
Начин на живот[редактиране | редактиране на кода]
На причините, свързани с хранителните навици, се падат около 12% от случаите на подагра[2] и имат тясна връзка с консумацията на алкохол, напитки, подсладени с фруктоза, месо и морски дарове.[5][7] Към отключващите фактори спадат и физическите травми и хирургическите операции.[8] Неотдавнашни проучвания показват, че хранителните навици, които се смятаха за свързани фактори, всъщност не са, включително приемът на зеленчуци богати на пурин (като например боб, грах, леща и спанак) и общ белтък.[9][10] Изглежда консумацията на кафе, витамин C и млечни продукти, както и добрата физическа форма намаляват риска.[11][12][13] Смята се, че това отчасти се дължи на тяхното влияние за намаляване на инсулиновата резистентност.[13]
Генетика[редактиране | редактиране на кода]
Появяването на подаграта е отчасти генетично обусловено и на нея се дължи около 60% от генетичната изменчивост в нивата на пикочната киселина.[8] Три гена – SLC2A9, SLC22A12 и ABCG2 често се свързват с подаграта и вариациите в тях могат почти да удвоят риска.[14][15] Мутациите, свързани със загуба на функции при SLC2A9 и SLC22A12 причиняват наследствена хипоурикемия като намаляват степента на абсорбция на урата и на безпрепятствената му секреция.[15] Няколко редки генетични смущения, включително наследствена младежка хиперурикемична нефропатия, медуларна кистозна болест на бъбрека, свръхпродуктивност на фосфорибозилпирофосфат синтетаза и недостигът на хипоксантин-гуанин фосфорибозилтрансфераза, наблюдавани при синдром на Леш-Нихан, се усложняват от подаграта.[8]
Патологични състояния[редактиране | редактиране на кода]
Подаграта често се появява в комбинация с други медицински проблеми. Метаболитен синдром – комбинация от абдоминално затлъстяване, хипертония, инсулинова резистентност и анормални нива на мазнините – се появява при близо 75% от случаите.[3] Други състояния, при които подаграта често предизвиква усложнения, включват полицитемия, отравяне с олово, бъбречна недостатъчност, хемолитична анемия, псориазис и трансплантация на органи.[8][16] Индекс на телесната маса по-голям или равен на 35 повишава риска от подагра при мъжете три пъти.[10] Хроничното излагане на въздействието на олово и на замърсен с олово алкохол са рискови фактори за подагра поради вредното им въздействие върху работата на бъбреците.[17] Синдромът на Леш-Нихан често се свързва с подагрозен артрит.
Лечение[редактиране | редактиране на кода]
Диуретиците често са свързвани с пристъпи на подагра. Малка доза от хидрохлоротиазид обаче изглежда не повишава риска.[18] Други свързвани с болестта лекарства са витамин PP и аспирин (ацетилсалицилова киселина).[5] Имунопотискащите лекарства циклоспорин и такролимус също се свързват с подагра,[8] особено първото, когато се използва в комбинация с хидрохлоротиазид.[19]
Патофизиология[редактиране | редактиране на кода]
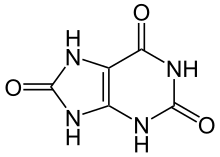
Подаграта е смущение на пуриновия метаболизъм[8] и се проявява когато нейният краен метаболит – пикочната киселина, кристализира под формата на мононатриев урат, който се натрупва в ставите, по сухожилията и заобикалящите ги тъкани.[5] Тези кристали след това предизвикват локална имуноопосредствана възпалителна реакция,[5] като един от ключовите белтъци в каскадата на възпалението е интерлевкин 1β.[8] Загубата на уриказа, която разбива пикочната киселина, в резултат на еволюцията при хората и по-висшите примати е направила това състояние често срещано.[8]
Отключващите фактори за натрупването на пикочна киселина не са добре проучени. Макар да може да кристализира при нормални нива, по-вероятно е това да се случи, когато нивата се повишават.[5][20] Други смятани за важни фактори за отключването на остри пристъпи на артрит са: ниските температури, бързите промени на нивата на пикочната киселина, ацидозата,[21][22] ставната хидратация и белтъците от извънклетъчния матрикс, като например протеогликани, колагени и хондроитин сулфат.[8] Повишеното отлагане при ниски температури донякъде обяснява защо най-често са засегнати ставите на краката.[2] Бързи промени в пикочната киселина могат да се появят в резултат на множество фактори, включително травми, хирургически операции, химиотерапия, диуретици и започването или приключването на лечение с алопуринол.[4] Блокерите на калциевите канали и лозартанът се свързват с понижен риск от подагра в сравнение с други лекарства за артериална хипертония.[23]
Диагностика[редактиране | редактиране на кода]
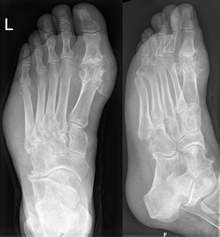

Подаграта може да бъде диагностицирана и лекувана без допълнителни изследвания при пациентите с хиперурикемия и класическа подагра. Трябва обаче да бъде направен анализ на синовиалната течност, ако има съмнения в диагнозата.[4] Въпреки че рентгеновите снимки помагат при откриването на хронична подагра, те не са особено полезни при остри пристъпи.[8]
Синовиална течност[редактиране | редактиране на кода]
Окончателното поставяне на диагноза за подагра се базира на идентифицирането на кристали на мононатриев урат в синовиална течност или тофус.[3] Всички проби от синовиална течност, взети от недиагностицирани възпалени стави, трябва да се изследват за наличието на тези кристали.[8] При микроскопия с поляризираща светлина се идентифицира наподобяваща игла морфология и силно отрицателно двойно пречупване на лъчи. Провеждането на този тест е трудно и често изисква обучен експерт.[24] Освен това, пробата от течността трябва да бъде изследвана относително бързо след аспирация, тъй като температурата и рН влияят върху нейната разтворимост.[8]
Кръвни изследвания[редактиране | редактиране на кода]
Хиперурикемията не е класическа характерна черта на подаграта, тъй като при почти половината от случаите тя се развива без хиперурикемия, а повечето хора, при които се наблюдават повишени нива на пикочна киселина, никога не развиват подагра.[3][25] Следователно, диагностичната полза от измерването на нивото на пикочната киселина е нулева. Хиперурикемията се дефинира като нива на урат в плазмата по-големи от 420 μmol/l (7 mg/dl) при мъже и 360 μmol/l (6 mg/dl) при жени.[26] Други често извършвани кръвни изследвания са преброяване на левкоцити, електролити, бъбречна функция и скорост на утайка на еритроцити (СУЕ). Въпреки това както броя на белите кръвни клетки, така и СУЕ могат да бъдат повишени поради подагра и при липса на инфекция.[27][28] Документирано е преброяване на бели кръвни клетки в количество 40,0×109/l (40,000/mm3).[4]
Диференциална диагноза[редактиране | редактиране на кода]
Най-важната диференциална диагноза при подагра е септичният артрит.[3][8] Това трябва да се има предвид при пациенти с признаци на инфекция или такива, при които няма подобрение от лечението.[3] За улесняване на поставянето на диагноза може да се извърши изследване на синовиална течност оцветяване по Грам и култура.[3] Другите подобни състояния включват псевдоподагра и ревматоиден артрит.[3] Тофусите в частност, когато не са разположени в става, могат да бъдат объркани с базалноклетъчен карцином[29] или друга неоплазма(и).[30]
Превенция[редактиране | редактиране на кода]
Както промени в начина на живот, така и лекарства могат да понижат нивата на пикочна киселина. Ефективните промени в начина на живот и спазването на диети включват намален прием на такива храни като месо и морски продукти, прием на достатъчно количество витамин C, който е един от най-силните антиоксиданти и подпомага антиоксидантната защита на организма. Това автоматично намалява съдържанието на пикочна киселина в организма. Ограничаването на консумацията на алкохол и фруктоза и предотвратяването на затлъстяване също оказва положително влияние.[2] Спазването на нискокалорична диета при затлъстели мъже намалява нивата на пикочна киселина със 100 µmol/l (1,7 mg/dl).[18] Ежедневният прием на 1500 mg витамин C намалява риска от развиване на подагра с 45%.[31] Консумацията на кафе, но не и чай, е свързана с нисък риск от развиване на подагра.[32] Подагра може да се развие като вторично заболяване при сънна апнея, поради освобождаването на пурин(и) от страдащите от недостиг на кислород клетки. Лечението на апнея може да намали появата на пристъпи.[33]
Лечение[редактиране | редактиране на кода]
Основната цел на лечението е овладяване на симптомите на остър пристъп.[34] Превенция на повтарящи се пристъпи не може да се осъществи ефективно чрез прием на различни лекарства за намаляване на серумните нива на пикочна киселина, тъй като при почти половината от случаите подаграта се развива без хиперурикемия, а повечето хора, при които се наблюдават повишени нива на пикочна киселина, никога не развиват подагра. Прилагането на лед за 20 – 30 минути няколко пъти на ден облекчава болката.[2][35] Възможностите за лечение на остри пристъпи включват нестероидни противовъзпалителни средства (НСПВС), колхицин и стероиди,[2] а за превенция се използват алопуринол, фебуксостат и пробенецид. Намаляването на нивата на пикочна киселина не може да излекува заболяването, а в същото време може да влоши антиоксидантната защита на организма. Лечението на съпътстващи заболявания също е важно.[8]
НСПВС[редактиране | редактиране на кода]
НСПВС са обичайните първоначални средства за лечението на подагра, като няма специфичен агент, който да е повече или по-малко ефективен от другите.[2] Подобрение може да се наблюдава в рамките на четири часа, като се препоръчва лечението да продължи от една до две седмици.[2][8] Те не се препоръчват обаче при наличие на други здравословни проблеми като стомашно-чревно кървене, бъбречна недостатъчност или сърдечна недостатъчност.[36] Макар че в исторически план индометацин е най-често използваното НСПВС, за предпочитане е използването на алтернативно средство като ибупрофен, поради неговия по-добър профил на странични ефекти при липса на по-добра ефективност.[18] На хора с риск за поява на свързани със стомаха странични ефекти от НСПВС може да се дава допълнително инхибитор на протонната помпа.[37]
Колхицин[редактиране | редактиране на кода]
Колхицин е алтернатива за тези, които имат непоносимост към НСПВС.[2] Неговите странични ефекти (главно стомашно-чревно разстройство) ограничават употребата му.[38] Стомашно-чревното разстройство обаче зависи от дозата и рискът може да бъде намален чрез прием на по-ниски, но ефективни дози.[18] Колхицин може да взаимодейства с други често предписвани лекарства, като например аторвастатин и еритромицин.[38]
Стероиди[редактиране | редактиране на кода]
Глюкокортикоидите са също толкова ефикасни, колкото и НСПВС,[39] и могат да се използват при наличие на противопоказания за НСПВС.[2] Те също водят до подобрение при инжектиране в ставата; въпреки това трябва да се изключи ставна инфекция, тъй като стероидите влошават това състояние.[2]
Пеглотиказа[редактиране | редактиране на кода]
Веществото пеглотиказа (Krystexxa) е одобрено за лечение на подагра в САЩ през 2010 г.[40] То е алтернатива за около 3% от хората с непоносимост към други лекарства.[40] Пеглотиказа се прилага като интравенозна инфузия на всеки две седмици[40] и намалява нивата на пикочна киселина при тази популация.[41]
Профилактика[редактиране | редактиране на кода]
За предотвратяването на последващи пристъпи на подагра се използват редица лекарства, в това число инхибитор на ксантиноксидаза (включително алопуринол и фебуксостат) и урикозурици (в това число пробенецид и сулфинпиразон). Обикновено техният прием започва една до две седмици след овладяването на остър пристъп, поради съществуващите теоретични опасения от влошаване на пристъпа,[2] и често се използват в комбинация с НСПВС или колхицин през първите три до шест месеца.[8] Те се препоръчват при наличие на два подагрозни пристъпа,[2] освен ако не са наблюдават деструктивни ставни изменения, тофуси или остра уратна нефропатия,[6] тъй като е установено, че лекарствата не са ефективни дотогава.[2] Необходимо е да се засилят мерките за понижаване на уратните нива до достигане на серумни нива на пикочна киселина под 300 – 360 µmol/l (5,0 – 6 mg/dl) и те да продължават да се прилагат за неопределен период от време.[2][8] Ако тези лекарства се използват постоянно по време на пристъп, препоръчва се прекратяване на приема им.[3] Ако нивата не могат да бъдат намалени под 6 mg/dl и се наблюдават повтарящи се пристъпи, това означава, че лечението е неуспешно или е налице рефракторна подагра.[42] Като цяло пробенецид е по-малко ефикасен, отколкото алопуринол.[2]
Урикозурични медикаменти се препоръчват при откриване на намалена секреция на пикочна киселина, ако 24-часово събиране на урина покаже по-малко от 800 mg количество пикочна киселина.[43] Те обаче не се препоръчват, ако лицето е с анамнеза за бъбречни камъни.[43] При 24-часово екскретиране на повече от 800 mg пикочна киселина, което е признак за свръхпроизводство, за предпочитане е да се използва инхибитор на ксантиноксидаза.[43]
Инхибиторите на ксантиноксидаза (в това число алопуринол и фебуксостат) блокират производството на пикочна киселина, продължителната терапия е безопасна и се понася добре, и може да се използва при хора с бъбречно увреждане или уратни камъни, въпреки че алопуринол причинява свръхчувствителност у неголям брой индивиди.[2] В такива случаи като алтернативно лекарство се препоръчва фебуксостат.[44]
Прогноза[редактиране | редактиране на кода]
Без лечение острият пристъп на подагра обикновено се разсейва за пет до седем дни. 60% от хората обаче получават втори пристъп в рамките на една година.[4] Хората с подагра са с повишен риск от високо кръвно налягане, захарен диабет, метаболитен синдром и бъбречно и сърдечно-съдово заболяване, следователно с повишен риск от смърт.[8][45] Това може да се дължи отчасти на връзката ѝ с инсулинова резистентност и затлъстяване, но в някои случаи повишеният риск се явява независим.[45]
Без третиране епизодите на остра подагра могат да се развият в хронична подагра с разрушаване на ставните повърхности, деформация на ставите и безболезнени подагрични удебеления на ставите (тофуси).[8] Тези подагрични удебеления на ставите настъпват в 30% от случаите, които не са третирани в продължение на пет години, често пъти в хрущялната извивка на ушната мида, над процесите на олекранона или върху ахилесовите сухожилия.[8] С агресивно третиране те могат да се разтопят. Бъбречните камъни също често усложняват подаграта, като засягат 10 и 40% от хората и настъпват поради ниско рН на урината, което спомага за утаяването на пикочна киселина.[8] Могат да настъпят и други форми на хронична бъбречна дисфункция.[8]
-
Възелчета на пръста и хрущялната извивка на ушната мида, представляващи подагрични удебеления на ставите
-
Удебеление на колянната става
-
Удебеление на ставата на палеца на крака и над външния малеол
-
Подагра усложнена от разкъсани удебеления на ставите (ексудат тестван положително за кристали на пикочна киселина)
Епидемиология[редактиране | редактиране на кода]
Подаграта засяга около 1 – 2% от западното население в определен етап от живота им и става все по-обичайно заболяване.[2][8] В периода между 1990 г. и 2010 г. има приблизително удвояване на случаите на подагра.[5] Счита се, че това нарастване се дължи на повишаващата се продължителност на живота, промени в храненето и увеличаване на болестите, свързани с подаграта, като метаболитен синдром и високо кръвно налягане.[10] Установени са редица фактори повлияващи заболеваемостта, включително възраст, раса и годишен сезон. При мъжете на възраст над 30 и жените на възраст над 50 години случаите преобладават с 2%.[36]
В Съединените щати подаграта е двойно по-вероятна при мъжете афроамериканци, отколкото при американците от европейски произход.[46] Заболеваемостта е с висока честота сред хората от Тихоокеанските острови и маорите от Нова Зеландия, но рядко се среща сред австралийските аборигени, въпреки по-високата средна концентрация на серумна пикочна киселина при последната група.[47] Придобила е широко разпространение в Китай, Полинезия и градските райони на Субсахарска Африка.[8] Някои проучвания са установили, че пристъпите на подагра се случват по-често през пролетта. Това се отдава на сезонните промени в диетата, употребата на алкохол, физическата активност и температурата.[48]
История[редактиране | редактиране на кода]

Думата „подагра“ (на английски: Gout) първоначално е използвана от Рандолф Бокинг, около 1200 г. Произлиза от латинската дума gutta, което означава „капка“ (течност).[49] Според Оксфордския английски речник това произлиза от хюморизъм и "идеята за капване на болестен материал от кръвта във и около ставите“.[50]
Подаграта обаче е известна от древността. Исторически се споменава като „царят на болестите" и "болестта на царете“ [8][51] или „болестта на богатите“.[52] Първата документация на болестта е от Египет през 2600 г. пр.н.е. в описание на артрит на палеца на крака. Гръцкият лекар Хипократ около 400 г. пр.н.е. коментира за нея в своите „Афоризми“, като отбелязва отсъствието ѝ при евнусите и предменопаузални жени.[49][53] Aвъл Корнелий Целз (30 г.) описва връзката с алкохола, по-късното начало при жените и свързани бъбречни проблеми:
| „ | Отново гъстата урина, утайката от която е бяла, означава, че болката или болестта се очакват в областта на ставите или коремните вътрешности... Проблемите в ставите на ръцете и стъпалата са чести и повтарящи се, като тези в случаите на подагра и хирагра. Те рядко атакуват евнуси или момчета преди коитус с жена, или жени, освен такива, при които менструацията е спряла... някои са се застраховали за цял живот чрез въздържание от вино, медовина и сладострастие.[54] | “ |
През 1683 г. Томас Сиденъм, английски лекар, описва настъпването ѝ в ранните утринни часове и предпочитанието ѝ към по-възрастни мъже:
| „ | Пациентите с подагра общо взето са или старци, или мъже, които така са се изхабили в младостта си, че са се състарили преждевременно, като сред тези разпуснати навици най-обичайните са прекалено отдаване на сластолюбие и други подобни изтощителни страсти. Жертвата си ляга и заспива в добро здраве. Около два часа сутринта се събужда от остра болка в палеца на крака, по-рядко в петата, глезена или горната извивка на ходилото. Болката е като от изкълчване, но усещането в тази част е сякаш е полята със студена вода. После следват студенина и втрисане и малко треска... Нощта преминава в мъка, безсъние, обръщане на засегнатата част и постоянна смяна на позата, като мятането на тялото е така неспирно, както болката на измъчваната става и се влошава при всеки пристъп.[55] | “ |
През 1679 г. холандският учен Антони ван Льовенхук пръв описва как изглеждат уратните кристали под микроскоп.[49] През 1848 г. английският лекар Алфред Баринг Гарод осъзнава, че тази излишна пикочна киселина в кръвта причинява подаграта.[56]
При животни[редактиране | редактиране на кода]
Подаграта се среща рядко при повечето животни, поради способността им да произвеждат уриказа, която разлага пикочната киселина.[57] Хората и някои човекоподобни маймуни нямат тази способност, поради това подаграта е често срещана при тях.[4][57] Счита се обаче, че един представител на вида тиранозавър рекс, известен като „Су“, е страдал от подагра.[58]
Проучване[редактиране | редактиране на кода]
Изпитват се редица нови лекарства за лечение на подагра, включително анакинра, канакинумаб и рилонацепт.[59] Има рекомбинант уриказа ензим (разбуриказа). Употребата му обаче е ограничена, тъй като подбужда автоимунна реакция. Разработват се по-малко антигенни версии.[4]
Източници[редактиране | редактиране на кода]
- ↑ 1.James T. Kratzera, Miguel A. Lanaspac, Michael N. Murphyd, Christina Cicerchic, Christina L. Gravese, Peter A. Tiptonf, Eric A. Ortlundd, Richard J. Johnsonc, and Eric A. Gauchera, [[Evolutionary history and metabolic insights of ancient mammalian uricases
- ↑ а б в г д е ж з и к л м н о п р с т у Chen LX, Schumacher HR. Gout: an evidence-based review // J Clin Rheumatol 14 (5 Suppl). Октомври 2008. DOI:10.1097/RHU.0b013e3181896921. с. S55–62.
- ↑ а б в г д е ж з и к л м Schlesinger N. Diagnosing and treating gout: a review to aid primary care physicians // Postgrad Med 122 (2). Март 2010. DOI:10.3810/pgm.2010.03.2133. с. 157 – 61.
- ↑ а б в г д е ж з Eggebeen AT. Gout: an update // Am Fam Physician 76 (6). Септември 2007. с. 801 – 8.
- ↑ а б в г д е ж Terkeltaub R. Update on gout: new therapeutic strategies and options // Nat Rev Rheumatol 6 (1). Януари 2010. DOI:10.1038/nrrheum.2009.236. с. 30 – 8.
- ↑ а б Tausche AK, Jansen TL, Schröder HE, Bornstein SR, Aringer M, Müller-Ladner U. Gout--current diagnosis and treatment // Dtsch Arztebl Int 106 (34 – 35). Август 2009. DOI:10.3238/arztebl.2009.0549. с. 549 – 55.
- ↑ Weaver, AL. Epidemiology of gout // Cleveland Clinic journal of medicine 75 Suppl 5. 2008 Jul. с. S9–12.
- ↑ а б в г д е ж з и к л м н о п р с т у ф х ц ч ш щ Richette P, Bardin T. Gout // Lancet 375 (9711). Януари 2010. DOI:10.1016/S0140-6736(09)60883-7. с. 318 – 28.
- ↑ Choi HK, Atkinson K, Karlson EW, Willett W, Curhan G. Purine-rich foods, dairy and protein intake, and the risk of gout in men // N. Engl. J. Med. 350 (11). Март 2004. DOI:10.1056/NEJMoa035700. с. 1093 – 103.
- ↑ а б в Weaver AL. Epidemiology of gout // Cleve Clin J Med 75 Suppl 5. Юли 2008. с. S9–12.
- ↑ Hak AE, Choi HK. Lifestyle and gout // Curr Opin Rheumatol 20 (2). Март 2008. DOI:10.1097/BOR.0b013e3282f524a2. с. 179 – 86.
- ↑ Williams PT. Effects of diet, physical activity and performance, and body weight on incident gout in ostensibly healthy, vigorously active men // Am. J. Clin. Nutr. 87 (5). Май 2008. с. 1480 – 7.
- ↑ а б Choi HK. A prescription for lifestyle change in patients with hyperuricemia and gout // Curr Opin Rheumatol 22 (2). Март 2010. DOI:10.1097/BOR.0b013e328335ef38. с. 165 – 72.
- ↑ Merriman, TR и др. The genetic basis of hyperuricaemia and gout. // Joint, bone, spine: revue du rhumatisme 78 (1). 2011 Jan. DOI:10.1016/j.jbspin.2010.02.027. с. 35 – 40.
- ↑ а б Reginato AM, Mount DB, Yang I, Choi HK. The genetics of hyperuricaemia and gout // Nat Rev Rheumatol. Септември 2012. DOI:10.1038/nrrheum.2012.144.
- ↑ Stamp L, Searle M, O'Donnell J, Chapman P. Gout in solid organ transplantation: a challenging clinical problem // Drugs 65 (18). 2005. с. 2593 – 611.
- ↑ Loghman-Adham M. Renal effects of environmental and occupational lead exposure // Environ. Health Perspect. 105 (9). Brogan & Partners, Септември 1997. DOI:10.2307/3433873. с. 928 – 38.
- ↑ а б в г Laubscher T, Dumont Z, Regier L, Jensen B. Taking the stress out of managing gout // Can Fam Physician 55 (12). Декември 2009. с. 1209 – 12.
- ↑ Chapter 87: Gout and Hyperuricemia // KELLEY'S Textbook of Rheumatology. 8th. Elsevier, 2008. ISBN 978-1-4160-4842-8.
- ↑ Virsaladze DK, Tetradze LO, Dzhavashvili LV, Esaliia NG, Tananashvili DE. [Levels of uric acid in serum in patients with metabolic syndrome] // Georgian Med News (146). Май 2007. с. 35 – 7. (на руски)
- ↑ Moyer RA, John DS. Acute gout precipitated by total parenteral nutrition // The Journal of rheumatology 30 (4). April 2003. с. 849 – 50.
- ↑ Halabe A, Sperling O. Uric acid nephrolithiasis // Mineral and electrolyte metabolism 20 (6). 1994. с. 424 – 31.
- ↑ Choi HK, Soriano LC, Zhang Y, Rodríguez LA. Antihypertensive drugs and risk of incident gout among patients with hypertension: population based case-control study. // BMJ 344. 2012. DOI:10.1136/bmj.d8190. с. d8190.
- ↑ Schlesinger N. Diagnosis of gout // Minerva Med. 98 (6). Декември 2007. с. 759 – 67.
- ↑ Sturrock R. Gout. Easy to misdiagnose // BMJ 320 (7228). 2000. DOI:10.1136/bmj.320.7228.132. с. 132 – 33.
- ↑ Sachs L, Batra KL, Zimmermann B. Medical implications of hyperuricemia // Med Health R I 92 (11). Ноември 2009. с. 353 – 55.
- ↑ Gout: Differential Diagnoses & Workup – eMedicine Rheumatology
- ↑ Gout and Pseudogout: Differential Diagnoses & Workup – eMedicine Emergency Medicine
- ↑ Jordan DR, Belliveau MJ, Brownstein S, McEachren T, Kyrollos M. Medial canthal tophus // Ophthal Plast Reconstr Surg 24 (5). 2008. DOI:10.1097/IOP.0b013e3181837a31. с. 403 – 4.
- ↑ Sano K, Kohakura Y, Kimura K, Ozeki S. Atypical Triggering at the Wrist due to Intratendinous Infiltration of Tophaceous Gout // Hand (N Y) 4 (1). Март 2009. DOI:10.1007/s11552-008-9120-4. с. 78 – 80.
- ↑ Choi HK, Gao X, Curhan G. Vitamin C intake and the risk of gout in men: a prospective study // Arch. Intern. Med. 169 (5). Март 2009. DOI:10.1001/archinternmed.2008.606. с. 502 – 7.
- ↑ Choi HK, Curhan G. Coffee, tea, and caffeine consumption and serum uric acid level: the third national health and nutrition examination survey // Arthritis Rheum. 57 (5). Юни 2007. DOI:10.1002/art.22762. с. 816 – 21.
- ↑ Abrams B. Gout is an indicator of sleep apnea // Sleep 28 (2). Февруари 2005. с. 275.
- ↑ Zhang W, Doherty M, Bardin T, et al. EULAR evidence based recommendations for gout. Part II: Management. Report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT) // Ann. Rheum. Dis. 65 (10). Октомври 2006. DOI:10.1136/ard.2006.055269. с. 1312 – 24.
- ↑ Schlesinger N et al. Local ice therapy during bouts of acute gouty arthritis // J. Rheumatol. 29 (2). 2002. DOI:10.1093/rheumatology/29.5.331. с. 331 – 4.
- ↑ а б Winzenberg T, Buchbinder R. Cochrane Musculoskeletal Group review: acute gout. Steroids or NSAIDs? Let this overview from the Cochrane Group help you decide what's best for your patient // J Fam Pract 58 (7). Юли 2009. с. E1–4.
- ↑ Clinical Knowledge Summaries. Gout – Management -- What treatment is recommended in acute gout? // National Library for Health. Архивиран от оригинала на 2008-12-16. Посетен на 26 октомври 2008.
- ↑ а б Information for Healthcare Professionals: New Safety Information for Colchicine (marketed as Colcrys) // U.S. Food and Drug Administration.
- ↑ Man CY, Cheung IT, Cameron PA, Rainer TH. Comparison of oral prednisolone/paracetamol and oral indomethacin/paracetamol combination therapy in the treatment of acute goutlike arthritis: a double-blind, randomized, controlled trial // Annals of Emergency Medicine 49 (5). 2007. DOI:10.1016/j.annemergmed.2006.11.014. с. 670 – 7.
- ↑ а б в FDA approves new drug for gout // FDA.
- ↑ Sundy, JS и др. Efficacy and tolerability of pegloticase for the treatment of chronic gout in patients refractory to conventional treatment: two randomized controlled trials. // JAMA: the Journal of the American Medical Association 306 (7). 2011 Aug 17. DOI:10.1001/jama.2011.1169. с. 711 – 20.
- ↑ Ali, S и др. Treatment failure gout. // Medicine and health, Rhode Island 92 (11). 2009 Nov. с. 369 – 71.
- ↑ а б в Elizabeth D Agabegi; Agabegi, Steven S. Step-Up to Medicine (Step-Up Series). Hagerstwon, MD, Lippincott Williams & Wilkins, 2008. ISBN 0-7817-7153-6. с. 251.
- ↑ Febuxostat for the management of hyperuricaemia in people with gout (TA164) Chapter 4. Consideration of the evidence // Guidance.nice.org.uk. Архивиран от оригинала на 2010-10-06. Посетен на 20 август 2011.
- ↑ а б Kim SY, De Vera MA, Choi HK. Gout and mortality // Clin. Exp. Rheumatol. 26 (5 Suppl 51). 2008. с. S115–9.
- ↑ Rheumatology Therapeutics Medical Center. What Are the Risk Factors for Gout? // Архивиран от оригинала на 2007-03-25. Посетен на 26 януари 2007.
- ↑ Roberts-Thomson RA, Roberts-Thomson PJ. Rheumatic disease and the Australian aborigine // Ann. Rheum. Dis. 58 (5). Май 1999. DOI:10.1136/ard.58.5.266. с. 266 – 70.
- ↑ Fam AG. What is new about crystals other than monosodium urate? // Curr Opin Rheumatol 12 (3). Май 2000. DOI:10.1097/00002281-200005000-00013. с. 228 – 34.
- ↑ а б в г Pillinger, MH и др. Hyperuricemia and gout: new insights into pathogenesis and treatment // Bulletin of the NYU Hospital for Joint Diseases 65 (3). 2007. с. 215 – 221.
- ↑ gout, n.1. // Oxford English Dictionary, Second edition, 1989. Посетен на 18 септември 2011.
- ↑ Kubitz possibly has gout.The Disease Of Kings - Forbes.com // Forbes.
- ↑ Rich Man's Disease – definition of Rich Man's Disease in the Medical dictionary – by the Free Online Medical Dictionary, Thesaurus and Encyclopedia
- ↑ The Internet Classics Archive Aphorisms by Hippocrates // Посетен на 27 юли 2010.
- ↑ LacusCurtius • Celsus – On Medicine – Book IV
- ↑ BBC – h2g2 – Gout – The Affliction of Kings // BBC. Посетен на 27 юли 2010.
- ↑ Storey GD. Alfred Baring Garrod (1819 – 1907) // Rheumatology (Oxford, England) 40 (10). Октомври 2001. DOI:10.1093/rheumatology/40.10.1189. с. 1189 – 90.
- ↑ а б Agudelo CA, Wise CM. Gout: diagnosis, pathogenesis, and clinical manifestations // Curr Opin Rheumatol 13 (3). Май 2001. DOI:10.1097/00002281-200105000-00015. с. 234 – 9.
- ↑ Rothschild, BM и др. Tyrannosaurs suffered from gout // Nature 387 (6631). 1997. DOI:10.1038/387357a0. с. 357.
- ↑ New therapeutic options for gout here and on the horizon – The Journal of Musculoskeletal Medicine
Външни препратки[редактиране | редактиране на кода]
- James T. Kratzera, Miguel A. Lanaspac, Michael N. Murphyd, Christina Cicerchic, Christina L. Gravese, Peter A. Tiptonf, Eric A. Ortlundd, Richard J. Johnsonc, and Eric A. Gauchera, Evolutionary history and metabolic insights of ancient mammalian uricases.
| Тази страница частично или изцяло представлява превод на страницата Gout в Уикипедия на английски. Оригиналният текст, както и този превод, са защитени от Лиценза „Криейтив Комънс – Признание – Споделяне на споделеното“, а за съдържание, създадено преди юни 2009 година – от Лиценза за свободна документация на ГНУ. Прегледайте историята на редакциите на оригиналната страница, както и на преводната страница, за да видите списъка на съавторите.
ВАЖНО: Този шаблон се отнася единствено до авторските права върху съдържанието на статията. Добавянето му не отменя изискването да се посочват конкретни източници на твърденията, които да бъдат благонадеждни. |