Затлъстяване
Тази статия се нуждае от подобрение. Необходимо е: обработка след сливане; оправяне на вътрешните препратки. Ако желаете да помогнете на Уикипедия, използвайте опцията редактиране в горното меню над статията, за да нанесете нужните корекции. |
| Затлъстяване | |
 Силуети и обиколки на талията, които показват нормално телосложение (вляво), наднормено тегло (в средата) и затлъстяване (вдясно) | |
| Класификация и външни ресурси | |
|---|---|
| МКБ-10 | E66 |
| МКБ-9 | 278 |
| OMIM | 601665 |
| База данни DiseasesDB | 9099 |
| База данни MedlinePlus | 003101 |
| База данни eMedicine | med/1653 |
| Мед. рубрики MeSH | C23.888.144.699.500 |
| Затлъстяване в Общомедия | |
Затлъстяването е болестно състояние, при което индексът на телесната маса е 30 или по-висок.[1] Затлъстяването е резултат от нарушено равновесие между енергийния внос чрез храната и енергоразхода на индивида. Честа причина за това състояние е свръххраненето, т.е. прием на повече от необходимата за основната обмяна и за двигателната активност енергия.
Затлъстяването е медицинско състояние, при което телесната мазнина е натрупана до такава степен, че би могла да има зловреден ефект върху здравето.[2] Тя се определя чрез т.нар. Индекс на телесната маса (ИТМ), а посредством него и съотношението талия/ханш може да се оценят и сърдечно-съдовите рискови фактори.[3][4] ИТМ е близко свързан и показател за процентното съдържание на телесни мазнини, както и за общото им количество.[5]
Затлъстяването увеличава вероятността от различни болести, по-специално сърдечни болести, диабет тип 2, обструктивна сънна апнея, някои видове рак, остеоартрит[6] и астма[7][6][8]. Причината за затлъстяването най-често е комбинация от прекомерен прием на енергия от храната, липса на физическа активност и генетична предразположеност, макар че някои случаи са причинени предимно от гени, ендокринни заболявания, лекарства или психиатрично заболяване. Доказателствата, подкрепящи мнението, че някои хора страдащи от затлъстяване ядат малко и въпреки това качват килограми поради бавен метаболизъм, са ограничени. В общия случай хората, страдащи от затлъстяване изразходват повече енергия от слабите хора, защото им е необходима повече енергия за поддържане на увеличената телесна маса.[9][10]
Спазването на диета и физическите упражнения са основните начини за лечение на затлъстяването. Качеството на хранителния режим може да се подобри чрез намаляване на консумацията на храни с високо количество енергия като например храните с високо съдържание на мазнини и захари и чрез увеличаване на приема на диетични фибри. Могат да се приемат лекарства против затлъстяване, за да се намали апетита или да се блокира абсорбирането на мазнини, в комбинация с подходяща диета. Ако диетата, упражненията и лекарствата нямат ефект, загубата на тегло може да бъде подпомогната със стомашен балон или може да се извърши операция за намаляване обема на стомаха и/или дължината на червата, което води до по-бързо засищане и намалена способност за усвояване на хранителните вещества от храната.[11][12]
Затлъстяването е водеща предотвратима причина за смърт в световен мащаб, с увеличаваща се разпространеност сред възрастни и деца и авторитетите в тази област смятат, че това е един от най-сериозните проблеми за общественото здраве в 21 век.[13] Затлъстяването се заклеймява сред голяма част от модерното общество (особено в Западния свят), макар че по време на други исторически времена често се е приемало за символ на благосъстояние и плодородие, което все още е така в някои части от света.[6][14]
Класификация[редактиране | редактиране на кода]

Затлъстяването е медицинско състояние, при което се натрупва излишна телесна мазнина до степен, до която това може да окаже неблагоприятен ефект върху здравето.[2] То се определя от индекса на телесна маса (ИТМ) и допълнително се изследва по отношение на разпределението на мазнините в съотношението талия/ханш и общите сърдечносъдови рискови фактори.[15][16] ИТМ е тясно свързан както с процента телесни мазнини, така и с общите телесни мазнини.[17]

При децата здравословното тегло варира според възрастта и пола. Затлъстяването при децата и юношите не се определя като абсолютна цифра, а спрямо исторически нормална група, при която затлъстяването се определя като ИТМ, който е по-висок от 95-ия персентил.[18] Референтните данни, на които се основават тези персентили, са от 1963 до 1994 г. и следователно не са засегнати от скорошни увеличения в теглото.[19]
| ИТМ | Класификация |
|---|---|
| < 18,5 | тегло под нормата |
| 18,5-24,9 | нормално тегло |
| 25,0-29,9 | наднормено тегло |
| 30,0-34,9 | затлъстяване клас I |
| 35,0-39,9 | затлъстяване клас II |
| ≥ 40 | затлъстяване клас III |
Световната здравна организация (СЗО) през 1997 г. дава (публикувани през 2000 г.) следните норми за ИТМ посочени вдясно[20]
Някои организации са направили известни изменения в дефинициите на СЗО. Литературата в хирургията разделя затлъстяването „клас III“ на още три категории, чиито точни стойности все още се оспорват.[21]
- Всеки ИТМ ≥ 35 или 40 е „тежко затлъстяване“
- ИТМ ≥ 35 или 40 – 44,9 или 49,9 означава „болестно затлъстяване“
- ИТМ ≥ 45 или 50 означава „супер затлъстяване“
При някои нации, особено сред монголоидната раса, има определени други по-ниски стойности на ИТМ. В Япония за затлъстяване се говори при ИТМ над 25[22], а в Китай – над 28.[23]
ИТМ се изчислява като се раздели теглото на човек на неговата височина на квадрат, като обикновено се изразява в метрични или в характерните за САЩ мерни единици:
- Метрични единици: ИТМ = килограми / метри^2
- Характерните за САЩ и имперски мерни единици: ИТМ = lb*703 / in^2
където lb е теглото на човека във фунтове, а in е височината му в инчове.
Най-често използваните дефиниции, определени от Световната здравна организация (СЗО) през 1997 г. и публикувани през 2000 г., се отнасят към стойностите, изброени в таблицата вдясно.[20]
Тъй като при азиатското население се наблюдават отрицателни последствия за здравето при по-нисък ИТМ отколкото при кавказците, някои нации са поставили друга дефиниция на затлъстяването; японците са дефинирали затлъстяването като всеки ИТМ, който е по-висок от 25,[24] докато Китай използва ИТМ над 28.[25]
Ефекти върху здравето[редактиране | редактиране на кода]
Излишното телесно тегло е свързано с различни заболявания, по-специално сърдечно-съдови заболявания, захарен диабет тип 2, обструктивна сънна апнея, някои видове рак, остеоартрит[6] и астма[26][6][8]. В резултат от това е доказано, че затлъстяването намалява продължителността на живота.[6]
Смъртност[редактиране | редактиране на кода]

|

| |
Относителен риск от смърт в период от 10 години за бели мъже (вляво) и жени (вдясно), които никога не са пушили, в САЩ, според ИТМ.[27]
| ||
Затлъстяването е една от водещите предотвратими причини за смърт в световен мащаб.[13][28][29] Някои сериозни американски и европейски проучвания показват, че рискът от смърт е по-нисък при ИТМ между 20 – 25 кг/м2[27][30] при непушачите и между 24 – 27 кг/м2 при настоящи пушачи, като рискът се увеличава при промени и в двете посоки.[31][32] ИТМ над 32 се свързва с двойна смъртност сред жените в период от 16 години.[33] В Съединените американски щати е изчислено, че затлъстяването причинява допълнителни 111 909 до 365 000 смъртни случая на година,[6][29] докато в Европа с наднорменото тегло се свързват 1 милион (7,7%) смъртни случая.[34][35] Затлъстяването намалява продължителността на живота средно с шест до седем години:[6][36] ИТМ от 30 – 35 намалява продължителността на живота с две до четири години,[30] докато тежкото затлъстяване (ИТМ > 40) намалява продължителността на живота с 10 години.[30]
Заболеваемост[редактиране | редактиране на кода]
Затлъстяването увеличава риска от много физически и психични заболявания. Тези съпътстващи заболявания най-често се проявяват в метаболитен синдром,[6] комбинация от болестни състояния, която включва захарен диабет тип 2, високо кръвно налягане, високо ниво на холестерол в кръвта и високи нива на триглицеридите.[37]
Според последните изследвания, проведени в университета „Джонс Хопкинс“, от голямо значение са и годините с болестно затлъстяване. Рискът от развиване на сърдечно заболяване расте правопропорционално на годините, прекарани с нездравословно наднормено тегло. Така хората, които дълги години живеят с този проблем, е по вероятно при изследване да покажат високи стойности на биохимичния маркер тропонин.[38] Тропонинът е белтък (протеин), които се съдържа единствено в сърцето. При увреждане на сърдечния мускул неговите нива се повишават. Той е и един от показателите за прекаран инфаркт.[39]
Усложненията са или пряко причинени от затлъстяване или косвено свързани чрез механизми, които споделят една обща причина като лоша диета или заседнал начин на живот. Силата на връзката между затлъстяването и специфичните условия варира. Една от най-силните е връзката с диабет тип 2. Излишните мазнини лежат в основата на 64% от случаите на диабет при мъжете и 77% от случаите при жените.[40]
Последиците за здравето попадат в две големи категории – тези, които се дължат на влиянието на повишена мастна маса (като остеоартрит, обструктивна сънна апнея, обществено заклеймяване) и тези, които се дължат на увеличен брой мастни клетки (диабет, рак, сърдечно-съдови заболявания, неалкохолна стеатозна чернодробна болест).[6][41] Покачването на телесните мазнини променя реакцията на тялото към инсулина, което потенциално води до инсулинова резистентност. Освен това, увеличаването на мазнините причинява проинфламаторно състояние,[42][43] и протромботично състояние.[41][44]
| Област на медицината | Състояние | Област на медицината | Състояние |
|---|---|---|---|
| Кардиология | Дерматология | ||
| Ендокринология и репродуктивна медицина | Стомашно-чревни заболявания |
| |
| Неврология | Онкология[57] | ||
| Психиатрия |
|
Пулмология |
|
| Ревматология и ортопедия |
|
Урология и нефрология |
Парадокс на оцеляването[редактиране | редактиране на кода]
Въпреки че негативните последици на затлъстяването върху здравето на населението като цяло са напълно подкрепени от наличните доказателства, здравните резултати в някои подгрупи изглежда се подобряват с повишаване на ИТМ – феномен, известен като парадокс на оцеляването при затлъстяване.[66] Парадоксът е описан за пръв път през 1999 г. при хора с наднормено тегло и затлъстяване, подложени на хемодиализа,[66] и впоследствие е установен при тези със сърдечна недостатъчност и периферна артериална болест (ПАБ).[67]
При хора със сърдечна недостатъчност, тези с ИТМ между 30 и 34,9 има по-ниска смъртност, отколкото тези с нормално тегло. Това се дължи на факта, че хората често отслабват, когато здравето им постепенно се влошава.[68] Подобни констатации са направени при други видове сърдечни заболявания. Хора със затлъстяване клас I и сърдечни заболявания нямат по-големи степени на бъдещи проблеми със сърцето, отколкото хора с нормално тегло, които също имат сърдечносъдови заболявания. При хора с по-високи степени на затлъстяване обаче се увеличава рискът от бъдещи случаи.[69][70] Дори след коронарен байпас не се наблюдава повишаване на смъртността при наднорменото тегло и затлъстяването.[71] Едно проучване установи, че повишеното оцеляване може да бъде обяснено с по-агресивното лечение на хората със затлъстяване след сърдечно събитие.[72] Друго откри, че ако се вземе предвид хронична обструктивна белодробна болест (ХОББ) при тези с ПАБ ползата от затлъстяването вече не съществува.[67]
Причини[редактиране | редактиране на кода]
Смята се, че на индивидуално ниво комбинацията от прекомерен прием на енергия от храната и липсата на физическа активност обяснява повечето случаи на затлъстяване.[73] Отделни случаи се дължат преди всичко на генетични, медицински причини или на психиатрични заболявания.[74] На ниво общество обаче нарастващите нива на затлъстяване се обясняват с все по-лесно достъпната и апетитна храна,[75] нарасналата зависимост от автомобилите и механизираното производство.[76][77]
Проучване проведено през 2006 г. посочва десет други възможни причини за неотдавнашния ръст на степента на затлъстяване: (1) липса на сън, (2) вещества, нарушаващи функцията на ендокринната система (замърсители на околната среда, които пречат на мастната обмяна), (3) понижена променливост на температурата на околната среда, (4) понижени нива на тютюнопушене, тъй като пушенето потиска апетита, (5) нараснала употреба на медикаменти, които могат да доведат до повишаване на телесното тегло (напр. атипични антипсихотици), (6) пропорционално нарастване в етническите и възрастови групи, които обикновено имат по-високо телесно тегло, (7) бременност в по-късна възраст (която може да бъде причина за склонност към затлъстяване у децата), (8) епигенетични рискови фактори, предавани по наследство, (9) естествен подбор за по-висок индекс на телесната маса и (10) избирателно чифтосване, водещо до натрупване на рискови фактори, водещи до затлъстяване (това би повишило броя на затлъстелите като повиши променливостта на теглото на населението).[78] Макар да има съществени доказателства в подкрепа на тезата за влиянието на тези механизми върху нарасналото разпространение на затлъстяването, те все още са неубедителни и авторите заявяват, че те вероятно имат по-слабо влияние от факторите, описани в предишния параграф.
Хранене[редактиране | редактиране на кода]

|

| |
Карта на наличността на хранителна енергия на човек на ден през 1961 (вляво) и 2001 – 2003 г. (вдясно) в ккал/човек/ден.[79]
no data
<1600
1600-1800
1800-2000
2000-2200
2200-2400
2400-2600
2600-2800
2800-3000
3000-3200
3200-3400
3400 – 3600
>3600 | ||

Приемът на хранителна енергия на глава от населението ясно варира между различните региони и държави. Той също така се е променил значително в течение на времето.[79] От началото на 80-те години до последните години на XX век средното количество налични калории на човек на ден (количеството на закупената храна) е нараснало във всички краища на света, с изключение на Източна Европа. Съединените щати са разполагали с най-много калории – 3654 на човек през 1996 г.[79] Те са се увеличили още през 2003 г. до 3754.[79] В края на XX век европейците са разполагали с 3394 калории на човек, в развиващите се райони на Азия – с 2648 калории на човек, а в Субсахарска Африка са се падали по 2176 калории на човек.[79][80] Доказано е, че общото енергийно потребление е свързано със затлъстяването.[81]
Широкодостъпните хранителни указания[82] не са допринесли много за решаване на проблемите на преяждането и лошия избор на храни.[83] От 1971 до 2000 г. степента на затлъстяване в Съединените щати е нараснала от 14,5% на 30,9%.[84] През същия период е отбелязан ръст на средното количество на потребената енергия, доставена чрез храната. Средният ръст при жените е бил 335 калории на ден (1542 калории през 1971 г. и 1877 калории през 2004 г.), докато при мъжете средният ръст е бил 168 калории на ден (2450 калории през 1971 г. и 2618 калории през 2004 г.). По-голямата част от тази допълнителна енергия от храната е дошла от нарастване на консумацията на въглехидрати за сметка на консумацията на мазнини.[85] Основните източници на тези допълнителни въглехидрати са подсладени напитки, които сега осигуряват близо 25% от дневната енергия от храната на младите в Америка,[86] и картофения чипс.[87] Смята се, че консумацията на подсладени напитки допринася за нарастване нивата на затлъстяване.[88][89]
С нарастване на зависимостта на обществата от висококалоричните храни, големите порции и бързото хранене, връзката между консумацията на храни в заведенията за бързо хранене и затлъстяването буди все повече притеснения.[90] Между 1977 и 1995 г. консумацията на храни в заведенията за бързо хранене в Съединените щати се е утроила, а приемът на енергия от храната от тези храни се е увеличил четири пъти.[91]
Селскостопанската политика и техниката в Съединените щати и Европа са довели до по-ниски цени на храните. В Съединените щати субсидирането на производството на царевица, соя, жито и ориз чрез Американския закон за земеделието е направило основните източници на полуфабрикати евтини в сравнение с плодовете и зеленчуците.[92]
Хората, страдащи от затлъстяване, упорито декларират по-ниска от реалната си консумация на храна в сравнение с хората с нормално тегло.[93] Това се подкрепя както от изследвания на хора, провеждани в калориметрична камера,[94] така и чрез преки наблюдения.
Заседнал начин на живот[редактиране | редактиране на кода]
Заседналият начин на живот играе значителна роля при затлъстяването.[95] В световен мащаб има значително преминаване към физически по-лека работа,[96][97][98] и не по-малко 60% от световното население не се натоварва достатъчно физически.[97] Това се дължи преди всичко на нарасналата употреба на механизирани транспортни средства и преобладаването на трудоспестяващи технологии в дома.[96][97][98] При децата изглежда има спад в нивата на физическа активност в резултат на по-малко ходене и физическо възпитание.[99] Световните тенденции по отношение на физическата активност в свободното време са по-слабо изразени. Световната здравна организация посочва, че в световен мащаб хората правят все по-малко възстановителни упражнения, докато проучване, проведено във Финландия[100] показва ръст, а според проучване от Съединените щати физическата активност в свободното време не се е променила значително.[101]
Както при децата, така и при възрастните, има връзка между гледането на телевизия и риска от затлъстяване.[102][103][104] Според едно проучване, 63 от 73 изследвани случая (86%) показват нарастване на нивата на затлъстяване сред децата, изложени на повишено влияние на медиите като нивата нарастват пропорционално на времето, прекарано в гледане на телевизия.[105]
Генетика[редактиране | редактиране на кода]

Както много други медицински състояния, затлъстяването е резултат от взаимодействието между генетични фактори и фактори на околната среда. Полиморфизмът в различни гени контролиращи апетита и метаболизма предразполага към затлъстяване, когато е налице достатъчно енергия от храната. Към 2006 г. повече от 41 от тези състояния са свързани с развитието на затлъстяването, когато е налице благоприятна среда.[107] Установено е, че хората с две копия на FTO ген (мастна маса и ген, свързан със затлъстяването, тежат с 3 – 4 кг повече и имат 1,67 пъти по-висок риск от затлъстяване в сравнение с тези, които не притежават рисковия алел.[108] Процентът на затлъстяване, който е свързан с генетични фактори, в зависимост от изследваното население варира от 6 до 85%.[109]
Затлъстяването е основен белег на няколко синдрома като синдром на Прадер-Вили, синдром на Барде-Бидъл, синдром на Коен и MOMO синдром. (Терминът „несиндромно затлъстяване“ понякога се използва, за да се изключат тези условия.)[110] При хората с ранно започнала тежка форма на затлъстяване (определена преди 10-годишна възраст и индекс на телесна маса над три стандартни отклонения над нормалното), 7% притежават точкова мутация на ДНК.[111]
Изследвания, фокусирани повече върху моделите на наследствеността, отколкото върху специфични гени, откриват, че 80% от поколението на двама затлъстели родители е със затлъстяване, за разлика от по-малко от 10% от поколението на родителите с нормално тегло.[112]
Хипотезата за пестеливия генотип приема, че поради хранителен недостиг по време на човешката еволюция, хората са склонни към затлъстяване. Способността им да се възползват от редките периоди на изобилие като съхраняват енергия под формата на мазнини е полезна във времената на непостоянна наличност на храна и хората с по-големи мастни резерви имат по-голям шанс да оцелеят по време на масов глад. Тази тенденция за натрупване на мазнини обаче става неадекватна в общества с постоянно снабдяване с храна. [113] Тази теория е подложена на различни критики и са предложени и други теории на основата на еволюцията като хипотезата за генетичния дрейф и хипотезата за пестеливия фенотип.[114][115]
Други заболявания[редактиране | редактиране на кода]
Определени физически и психически заболявания и лекарствени вещества, използвани за лечението им могат да увеличат риска от затлъстяване. Заболяванията, които повишават риска от затлъстяване, включват няколко редки генетични синдрома (изброени по-горе), както и някои вродени или придобити състояния: хипотиреоидизъм, синдром на Кушинг, недостиг на растежен хормон,[116] и хранителните разстройства склонност към преяждане и синдром на нощното хранене.[6] Въпреки това, затлъстяването не се разглежда като психично разстройство и поради това не е в списъка DSM-IVR като психично заболяване.[117]Рискът от наднормено тегло и затлъстяване е по-висок при пациенти с психични разстройства, отколкото при лица без психични разстройства.[118]
Някои медикаменти могат да причинят наддаване на тегло или промени в телесната конструкция. Tе включват инсулин, сулфанилурейни лекарства, тиазолидиндиони, атипични антипсихотици, антидепресанти, стероиди, някои антиконвулсивни (фенитоин и валпроат), пизотифен и някои форми на хормонална контрацепция.[6]
Социални фактори, обуславящи затлъстяването[редактиране | редактиране на кода]
Макар че генетичните влияния са важни за разбирането на затлъстяването, те не могат да обяснят настоящото му драматично нарастване, наблюдаващо се в рамките на определени страни или в световен мащаб.[119] Въпреки че се приема, че поемането на повече енергия, отколкото е енергийният разход, води до затлъстяване на индивидуална основа, причината за варирането между тези два фактора е много дискутирана в обществен мащаб. Има редица теории за причината, но повечето смятат, че става дума за комбинация от различни фактори.
Съотношението между социална класа и ИТМ варира глобално. Преглед от 1989 г. установява, че в развитите страни жените с по-висока социална класа са в по-малка степен склонни към затлъстяване. Не се наблюдават значителни разлики между мъжете от различни социални класи. В развиващия се свят жените, мъжете и децата от високите социални класи показват по-голям дял на затлъстяване.[120] Актуализация на този преглед, извършена през 2007 г. установява същите взаимовръзки, но те са по-слабо изразени. Счита се, че намаляването на силата на корелация се дължи на ефектите от глобализацията.[121] В развитите страни нивата на възрастните със затлъстяване и процентът на подрастващи с наднормено тегло, са свързани с неравенство на дохода. Подобна връзка се наблюдава сред щатите в САЩ – повече възрастни, дори и от по-високи социални класи, са с наднормено тегло в по-неравностойните щати.[122]
Предлагат се много обяснения за връзките между ИТМ и социална класа. Смята се, че в развитите страни богатите могат да си позволят по-питателна храна, подложени са на по-голям социален натиск да останат стройни и имат повече възможности и едновременно с това по-големи очаквания по отношение на физическата пригодност. За развиващите се страни се смята, че за наблюдаваните модели допринася възможността да си позволиш храна, голям разход на енергия чрез физически труд и културните особености, почитащи по-големия размер на тялото.[121] Отношението към телесната маса, демонстрирано от близките хора, също може да играе роля за затлъстяването. Открита е връзка между промените на ИТМ в течение на времето при приятели, братя и сестри и съпрузи.[123] Стресът и ниският социален статус вероятно повишават риска от затлъстяване.[122][124][125]
Пушенето оказва значителен ефект върху теглото на индивида. Отказалите се от пушенето наддават с 4,4 кг (9,7 lb) за мъжете и 5 кг (11 lb) за жените над 10 години.[126] Въпреки това, промяната на разпространението на тютюнопушенето има малък ефект върху общите нива на затлъстяване.[127]
В САЩ с риска от затлъстяване се свързва броят на децата, които човек има. Рискът при жените нараства със 7% на дете, докато при мъжете е 4% на дете.[128] Това може да се обясни отчасти с факта, че грижата за зависимите от тях деца намалява физическата активност на родителите от западния свят.[129]
В развиващия се свят урбанизацията играе роля в увеличаването на дела на затлъстяването. В Китай общият дял на затлъстяване е под 5%, но в някои градове процентът на затлъстелите е повече от 20%.[130]
Смята се, че недохранването в детските години играе роля за нарастващата степен на затлъстяване в развиващия се свят.[131] Ендокринните промени, които се извършват по време на периоди на недохранване, могат да предизвикат натрупването на мазнини тогава, когато на разположение е повече храна.[131]
В съответствие с данните на когнитивната епидемиология, много изследвания потвърждават, че затлъстяването се свързва с познавателни дефицити. [132] Не е ясно дали затлъстяването е причина за познавателни дефицити или обратно.
Инфекциозни агенти[редактиране | редактиране на кода]
Изследването на въздействието на инфекциозни агенти върху метаболизма все още е в ранен етап. Доказано е, че чревната микрофлора при слабите и затлъстелите хора е различна. Има данни, че чревната микрофлора при затлъстели и слаби индивиди може да повлияе на метаболитния потенциал. Смята се, че тази вероятна промяна на метаболитния потенциал допринася за повишена способност за усвояване на енергия, водеща до затлъстяване. Все още предстои да бъде установено дали тези разлики са пряка причина или резултат от затлъстяването.[133]
Открита е взаимовръзка между вирусите и затлъстяването при хората и няколко различни вида животни. Степента, в която тези зависимости вероятно са повлияли за увеличаване на затлъстяването все още предстои да бъде определена. [134]
Патофизиология[редактиране | редактиране на кода]
Флайър обобщава многото възможни патофизиологични механизми, участващи в развитието и поддържането на затлъстяването.[135] Тази област на научните изследвания е била много слабо развита до откриването на лептина през 1994 г. След това откритие са изяснени много други хормонални механизми, участващи в регулирането на апетита и поемането на храна, моделите на складиране на мастна тъкан и развиването на инсулинова резистентност. След откриването на лептина са проучени грелинът, инсулинът, орексинът, PYY 3-36, холецистокининът, адипонектинът и много други. Адипокините са медиатори, произвеждани от мастната тъкан. Смята се, че те оказват влияние на много заболявания свързани със затлъстяване.
За лептина и грелина се счита, че са допълнителни фактори, повлияващи апетита, като грелинът, който се произвежда в стомаха въздейства върху краткосрочния контрол над апетита (напр. да се яде, когато стомахът е празен и да се спира, когато е разтегнат. Лептинът се произвежда от мастната тъкан, за да сигнализира за натрупването на мастни резерви в тялото и е отговорен за дългосрочния контрол на апетита (напр. да се яде повече, когато резервите са малки и по-малко, когато резервите са по-големи). Въпреки че контролът на лептина може да е ефективен при малка група индивиди със затлъстяване и с недостиг на лептин, повечето затлъстели индивиди се считат за резистентни спрямо него.[136] Смята се, че тази резистентност спрямо лептина отчасти обяснява защо контролът на лептина се оказва неефективен за потискане на апетита при повечето хора със затлъстяване.[135]

Макар че лептинът и грелинът се произвеждат периферно, те контролират посредством въздействието си върху централната нервна система. По-конкретно те и останалите свързани с апетита хормони влияят на хипоталамуса – участък от междинния мозък, отговарящ за регулацията на приема на храна и разхода на енергия. Има няколко вериги в хипоталамуса, които играят роля за регулирането на апетита, от които пътят на меланокортина е най-добре изяснен.[135] Веригата започва в участък на хипоталамуса – аркуатно ядро, който има окончания в латералния хипоталамус (LH) и във вентромедиалния хипоталамус (VMH), съответните мозъчни центрове, отговарящи за храненето и засищането.[137]
Аркуатното ядро съдържа две отделни групи неврони.[135] Първата група представлява невропептид Y (NPY) и агути свързан пептид (AgRP) и има стимулиращи входове към LH и инхибиторни входове към VMH. Втората група представлява проопиомеланокортин (POMC) и кокаин и амфетамин регулирани транскрипт (CART) и има стимулиращи входове към VMH и инхибиторни входове към LH. Следователно, NPY/AgRP невроните стимулират храненето и потискат ситостта, а POMC/CART невроните стимулират ситостта и потискат храненето. Двете групи неврони на аркуатното ядро отчасти се регулират от лептина. Лептинът инхибира NPY/AgRP групата и същевременно стимулира POMC/CART групата. Така недостатъчната сигнализация на лептина, независимо дали поради недостиг на лептин или чрез лептинова резистентност води до прехранване и може да обясни някои генетични и придобити форми на затлъстяване.[135]
Обществено здраве[редактиране | редактиране на кода]
Световната здравна организация (СЗО) прогнозира, че наднорменото тегло и затлъстяването скоро може да заместят по-традиционните проблеми на общественото здраве като недохранването и инфекциозните заболявания като най-важна причина за влошено здраве.[138] Затлъстяването е проблем за общественото здраве и политика поради неговото разпространение, разходи и ефекти върху здравето.[139] Обществената грижа за здравето се опитва да разбере и коригира факторите на околната среда, които са отговорни за увеличеното разпространение на затлъстяването сред населението. Решенията на проблема са насочени към променяне на факторите, които водят до свръхконсумация на храна на енергия и потискат физическа активност. Усилията включват финансирани на федерално ниво програми за хранене в училищата, ограничаване на директните продажби на нездравословна храна на деца,[140] и ограничаване на достъпа до подсладени напитки в училищата.[141] При изграждането на градска среда се полагат усилия за увеличаване на достъпа до паркове и разработване на пешеходни маршрути.[142]
Много държави и групи публикуваха доклади, отнасящи се до затлъстяването. През 1998 г. бяха публикувани първите федерални насоки на САЩ, озаглавени „Клинични насоки за идентификацията, оценката и лечението на наднорменото тегло и затлъстяването при възрастни – доклад“.[143] През 2006 г. Канадската работна група срещу затлъстяването публикува „Насоки за клинична практика в Канада (CPG) за лечение и превенция на затлъстяването при възрастни и деца“. Това са цялостни, основани на доказателства насоки за лечение и превенция на наднормено тегло и затлъстяване при възрастни и деца.[144]
През 2004 г. в Обединеното кралство Кралската лекарска колегия, Факултетът по обществено здраве и Кралската колегия по педиатрия и детско здравеопазване издадоха доклада „Storing up Problems“, който подчертава нарастващия проблем със затлъстяването във Великобритания.[145] През същата година Здравната комисия към Камарата на общините публикува своето „най-изчерпателно проучване [...] предприемано някога“ за въздействието на затлъстяването върху здравеопазването и обществото в Обединеното кралство и възможните подходи към проблема.[146] През 2006 г. Националният институт по здравеопазване и клинични постижения (NICE) издаде насоки относно диагностиката и лечението на затлъстяването, както и за политическите последствия за немедицински органи като местните общини.[147] Доклад, изготвен през 2007 г. от сър Дерек Уолнес за Kралската фондация предупреди, че освен ако не се предприемат по-нататъшни действия, затлъстяването е в състояние да парализира финансово Националната здравна служба.[148]
Разглеждат се цялостни подходи за справяне с нарастващите нива на затлъстяване. Рамковата програма за действие срещу затлъстяването (OPA) разделя мерките на „възходящи“ политики, „централни“ политики и политики „надолу по веригата“. „Възходящите“ политики се стремят да променят обществото, „централните“ политики се опитват да променят поведението на индивидите за предотвратяване на затлъстяването, а „низходящите“ политики се опитват да лекуват вече засегнатите хора.[149]
Овладяване[редактиране | редактиране на кода]
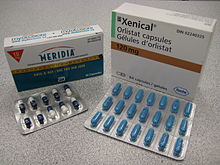
Основното лечение на затлъстяването се състои в диета и физически упражнения.[73] Диетичната програма може да доведе до загуба на тегло за кратко време,[150] но често поддържането на теглото е трудно и нерядко се изисква упражненията и диетата с намалено количество енергия от храната да станат постоянна част от начина на живот.[151][152] Процентът на успяващите да поддържат намаленото тегло за по-дълго време е нисък и е в рамките на 2 – 20%.[153] Промените в храненето и начина на живот са ефективни при ограничаване на прекомерно покачване на теглото през бременността и подобряват резултатите и за майката, и за детето.[154]
Широко достъпен е един медикамент, орлистат (Ксеникал) и е одобрен за дългосрочна употреба. Загубата на тегло обаче е умерена – средно 2,9 кг (6,4 lb) за 1 до 4 години и има много малко информация за това как това лекарство повлиява на дългосрочните усложнения на затлъстяването.[155] Употребата му се свързва с повишени странични ефекти върху стомашно-чревния тракт [155] и се изразяват опасения за отрицателни ефекти върху бъбреците.[156] Достъпни са и още два други медикамента. С Лорказерин (Belviq) резултатите са средно 3,1 кг загуба на тегло (3% от телесната маса) по-голяма от приемане на плацебо в продължение на една година.[157] Комбинацията от фентермин и топирамат (Qsymia) също е донякъде ефективна.[158]
Най-ефективното лечение на затлъстяването е бариатричната хирургия. При тежка форма на затлъстяване хирургията е свързана с дългосрочна загуба на тегло и намалена обща смъртност. Проучване установява загубата на тегло между 14 и 25% (в зависимост от вида на извършената процедура) за 10 години и 29% намаляване на всички причини за смъртност в сравнение със стандартните мерки за отслабване.[159] Въпреки това, поради стойността и риска от усложнения, изследователите търсят други ефективни и по-малко инвазивни процедури.
Епидемиология[редактиране | редактиране на кода]
![alt=Карта на света, показваща разпространението на затлъстяването сред мъжете (вляво) и жените (вдясно).[160] <5% 5-10% 10-15% 15-20% 20-25% 25-30% 30-35% 35-40% 40-45% 45-50% 50-55% >55% Карта на света, показваща разпространението на затлъстяването сред мъжете (вляво) и жените (вдясно).[160] <5% 5-10% 10-15% 15-20% 20-25% 25-30% 30-35% 35-40% 40-45% 45-50% 50-55% >55%](http://upload.wikimedia.org/wikipedia/commons/thumb/6/65/World_map_of_Male_Obesity%2C_2008.svg/200px-World_map_of_Male_Obesity%2C_2008.svg.png)
|
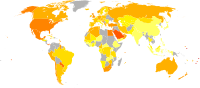
| |
Карта на света, показваща разпространението на затлъстяването сред мъжете (вляво) и жените (вдясно).[160]
<5%
5-10%
10-15%
15-20%
20-25%
25-30%
30-35%
35-40%
40-45%
45-50%
50-55%
>55% | ||
До началото на XX век случаите на затлъстяване са били рядкост.[161] През 1997 г. обаче СЗО официално признава затлъстяването като световна епидемия.[86] През 2005 г. СЗО прави оценка, че най-малко 400 милиона възрастни (9,8%) страдат от затлъстяване като дялът на жените преобладава над този на мъжете.[162] Степента на затлъстяване нараства и с увеличаване на възрастта като тази тенденция се запазва поне до около 50-60-годишна възраст,[163] а случаите на тежко затлъстяване в Съединените щати, Австралия и Канада нарастват по-бързо от общите темпове на нарастване на степента на затлъстяване.[21][164][165]
Често в миналото смятано за проблем на високоразвитите държави, нивото на затлъстяване се повишава в световен мащаб като засяга както развити индустриални държави, така и развиващи се икономики.[34] Това повишение е по-осезаемо в урбанизираните райони.[162] Единственото място на света все още незасегнато от този глобален проблем е Субсахарска Африка.[6]
История[редактиране | редактиране на кода]
Етимология[редактиране | редактиране на кода]
Думата затлъстяване (на английски: obesity; на испански: obesidad; на френски: obésité) идва от латинското obesitas, което означава „пълен, дебел, закръглен“. Ēsus е минало причастие на глагола edere (ям, храня се), към което е добавена представката ob (пре-).[166] Според Оксфордския английски речник този термин е бил употребен за пръв път през 1611 г. от Рандъл Котгрейв.[167]
Исторически тенденции[редактиране | редактиране на кода]


Гърците са първите, които приемат затлъстяването като болестно състояние.[161] Хипократ пише, че „Затлъстяването е не само заболяване самó по себе си, но и предвестник на други такива“.[6] Индийският хирург Сушрута (VI век пр.н.е.) свързвал затлъстяването с диабета и сърдечно-съдовите заболявания.[169] Той препоръчвал физически упражнения, с помощта на които да се лекуват болестта и страничните ефекти от нея.[169] През по-голямата част от историята си човечеството се е борило с недостига на храни.[170] Затова в миналото на затлъстяването се е гледало като на символ за благосъстояние и благоденствие. То било широко разпространено сред висшите чиновници в Европа през Средните векове и Ренесанса[168], както и сред древните източноазиатски цивилизации.[171]
С началото на индустриалната революция било осъзнато, че военната и икономическа мощ на нациите зависели както от телесните размери, така и от силата на техните войници и работници.[86] Нарастването на средните стойности на индекса на телесната маса от това, което днес се смята за тегло, по-ниско от нормалното, до това, което днес се смята за нормално, е изиграло значителна роля в развитието на индустриализираните общества.[86] В развитите страни от XIX век насам и ръстът, и теглото са се увеличили. През XX век, след като населението достигнало своя генетичен потенциал за нарастване във височина, теглото започнало да се увеличава много повече от ръста, което довело до затлъстяване.[86] През 60-те години на XX век подобреното благосъстояние в развития свят довело до по-ниска детска смъртност, но с увеличаването на телесното тегло, зачестили случаите на сърдечно-съдови и бъбречни заболявания.[86][172] През този период застрахователните компании осъзнали връзката между теглото и продължителността на живота и увеличили застрахователните премии за клиентите, страдащи от затлъстяване.[6]
В миналото много култури са гледали на затлъстяването като на отрицателна черта на характера. Дебелакът или образът на пълния човек в старогръцката комедия е бил чревоугодник и обект на подигравка. През християнската епоха на храната се гледало като на път към греховете леност и чревоугодничество.[14] В модерната западна култура наднорменото тегло често се смята за непривлекателно и затлъстяването често е свързвано с различни отрицателни стереотипи. Хора от всички възрасти могат да се сблъскат със социална изолация и могат да бъдат тормозени от хулигани или избягвани от хората в своето обкръжение. Затлъстяването отново става причина за дискриминация.[173]
Обществените разбирания в западното общество по отношение на здравословното телесно тегло се различават от тези по отношение на смятаното за идеално тегло, като от началото на XX век и двете са се променили. Теглото, което се смята за идеално, е намаляло от 30-те години на XX век насам. Това се илюстрира с факта, че от 1922 до 1999 г. средният ръст на носителките на титлата „Мис Америка“ е нараснал с 2%, докато средното им тегло е намаляло с 12%.[174] От друга страна, вижданията на хората по отношение на здравословното тегло са се променили в обратна посока. Във Великобритания теглото, при което хората са смятали себе си за хора с наднормено тегло, е било значително по-високо през 2007, отколкото през 1999 г.[175] Смята се, че тези промени се дължат на нарастващите нива на затлъстялост, водещи до възприемане на по-високи нива на излишната телесна мазнина за нормални.[175]
В много части на Африка затлъстяването все още се смята за символ на благосъстояние и добруване. Това мнение е особено разпространено след избухването на ХИВ епидемията.[6]
В изкуството[редактиране | редактиране на кода]
Първите скулптурни изображения на човешкото тяло, датиращи отпреди 20 000 – 35 000 години, представляват фигурки на затлъстели жени. Някои обясняват Палеолитните Венери със склонността за подчертаване на плодовитостта, докато други смятат, че те изобразяват „пълнотата“ на хората по онова време.[14] Затлъстяването обаче отсъства както в гръцкото, така и в древноримското изкуство, което вероятно е унисон с техните идеали по отношение на въздържанието. Това продължава и през голяма част от европейската християнска история, когато само хората с нисък социално-икономически статус биват изобразявани като затлъстели.[14]
През Ренесанса някои представители на висшата класа започват да парадират с големите си размери, както може да се види от портретите на Хенри VIII и Алесандро дал Боро.[14] Рубенс (1577 – 1640) в своите картини редовно изобразявал дебели жени, от което произлиза терминът „рубенсови форми“. Тези жени обаче все още запазвали формата на „пясъчен часовник“ и свързаната с нея идея за плодовитостта.[176] През XIX век начинът, по който в Западния свят гледали на затлъстяването, се променил. След като векове наред затлъстяването било синоним на благосъстояние и социален статус, започнали да гледат на стройността като на желан стандарт.[14]
Общество и култура[редактиране | редактиране на кода]
Икономически ефект[редактиране | редактиране на кода]
Освен влиянието му върху здравето, затлъстяването води след себе си много проблеми, включително такива на работното място[177][178] и повишени разходи на бизнеса. Влиянието им се усеща от всички нива на обществото – от отделни лица до корпорации и правителства.
През 2005 г. медицинските разходи, които могат да се обяснят със затлъстяването, в САЩ са се изчислявали на 190,2 милиарда щатски долара или 20,6% от всички медицински разходи,[179][180][181] докато тези в Канада през 1997 г. са се изчислявали на 2 милиарда канадски долара (2,4% от общите разходи за здравеопазване).[73] Общите годишни преки разходи от наднорменото тегло и затлъстяването в Австралия през 2005 г. са възлизали на 21 милиарда австралийски долара. Австралийците с наднормено тегло и затлъстяване са получили и правителствени помощи в размер на 35,6 млрд. австралийски долара.[182] Размерът на годишните разходи за диетични продукти само в САЩ се оценява на 40 до 100 млрд. щ.д.[183]
Програмите за превенция на затлъстяването са довели до намаляване на разходите за лечение на свързаните със затлъстяването заболявания. Колкото по-дълго живеят хората обаче, толкова по-големи разходи за здравеопазване генерират. Затова изследователите стигат до извода, че намаляването на затлъстяването може да подобри общественото здраве, но едва ли ще намали общите разходи за здравеопазване.[184]

Затлъстяването може да доведе до социална изолация и проблеми на работното място.[177] В сравнение с колегите си с нормално тегло, работниците със затлъстяване като цяло отсъстват по-често от работа и вземат повече болнични, което води до повишаване на разходите за персонала и намаляване на производителността.[186] Едно проучване сред служителите в университета Дюк показало, че хората с индекс на телесната маса над 40 са подали двойно повече искания за изплащане на застраховка срещу трудова злополука от тези с индекс между 18,5 и 24,9. Те също така са имали над 12 пъти повече загубени работни дни. Най-често срещаните наранявания в тази група са се дължали на падания или вдигания, засягащи долните крайници, китките или ръцете и гърба.[187] Осигурителният институт на щата Алабама е одобрил спорен план, според който затлъстелите работници биват облагани с 25 щ.д. месечно, ако не вземат мерки за намаляване на теглото и за подобряване на здравословното си състояние. Тези мерки били въведени през януари 2010 г. и се прилагат за лица с индекс на телесната маса над 35 кг/м2, които не подобрят здравното си състояние в рамките на една година.[188]
Някои проучвания показват, че затлъстелите хора е по-малко вероятно да бъдат наети на работа и повишени.[173] Също така хората със затлъстяване са по-нископлатени за извършване същата работа в сравнение с колегите си, които не страдат от затлъстяване. Затлъстелите жени печелят средно с 6% по-малко, а затлъстелите мъже – средно с 3% по-малко.[189]
Определени индустрии като например авиолиниите, здравеопазването и хранително-вкусовата промишленост са особено обезпокоени. Заради нарастващите нива на затлъстяване, авиолиниите се сблъскват с по-високи разходи за гориво и натиск да увеличат ширината на седалките.[190] През 2000 г. свръхтеглото на затлъстелите пътници е струвало на авиопревозвачите 275 милиона щ.д.[191] Здравеопазването е трябвало да инвестира в специално оборудване, за да може да обслужва пациентите с тежка форма на затлъстяване, включително в специални асансьори и бариатрични линейки.[192] Разходите за ресторантите са се увеличили след съдебен процес, който ги обвинил в причиняване на затлъстяване.[193] През 2005 г. Конгресът на САЩ обсъдил законодателството с цел да предотврати повдигането на граждански искове срещу хранително-вкусовата промишленост във връзка със затлъстяването, което обаче не довело до създаването на специален закон.[193]
Приемане на хората с наднормено тегло[редактиране | редактиране на кода]

Основната цел на движението за приемане на хората с наднормено тегло е да се намали дискриминацията спрямо хората, страдащи от затлъстяване и наднормено тегло.[194][195] Някои участници в движението обаче също се опитват да оспорят установената връзка между затлъстяването и негативните последствия за здравето.[196]
Съществуват редица организации, насърчаващи приемането на затлъстяването като през втората половина на 20 век техният брой осезаемо се е увеличил.[197] Американската Национална асоциация за насърчаване на приемането на хора с наднормено тегло (NAAFA) е основана през 1969 г. и описва себе си като организация, защитаваща гражданските права и отдадена на мисията да сложи край на дискриминацията спрямо хората с наднормено тегло.[198] Въпреки това активистката дейност на хората с наднормено тегло си остава малобройно движение като членска маса.[199]
Международната асоциация за приемане на хора с наднормено тегло (ISAA) e неправителствена организация (НПО), основана през 1997 г. Нейната насоченост е по-скоро глобална и свързва своята мисия с насърчаване приемането на хора с наднормено тегло и подпомагане спирането на дискриминацията, основаваща се на телесното тегло.[200] Тези групи често водят спорове за признаването на затлъстяването като увреждане съгласно американския Закон за американците с инвалидност (ADA). Американската правна система обаче реши, че включването на затлъстяването е свързано с потенциални разходи за общественото здравеопазване, надхвърлящи ползите от разширяване на обхвата на закона срещу дискриминацията.[196]
Затлъстяване в детска възраст[редактиране | редактиране на кода]
Здравословният диапазон на индекса на телесната маса (BMI) варира в зависимост от възрастта и пола на детето. Затлъстяването при деца и юноши се определя като индекс на телесната маса, по-висок от 95-и процентил.[18] Референтните данни, на които се основават тези процентили са от 1963 г. до 1994 г. и по този начин не са били засегнати от скорошните увеличения на стойностите на затлъстяване.[19] Затлъстяването в детска възраст достигна епидемични размери през 21 век като стойностите са се повишили, както в развитите, така и в развиващите се страни. При канадските момчета стойностите на затлъстяване са се увеличили от 11% през 80-те години до 30% през 90-те години на 20 век като по време на същия период стойностите са се повишили от 4 до 14% при бразилските деца.[201]
Както по отношение на затлъстяването при възрастни, много различни фактори допринасят за повишаващите се стойности при затлъстяването в детска възраст. Смята се, че промяната в диетата и понижената физическа активност са двата най-важни фактора, водещи до последното повишение на стойностите.[202] Тъй като затлъстяването в детска възраст често продължава и в зряла възраст и се свързва с множество хронични заболявания, децата с наднормено тегло често биват изследвани за артериална хипертония, захарен диабет, хиперлипидемия и чернодробна стеатоза.[73] Въпреки че усилията, положени за повишаване активността при децата не са дали голям успех, използваните при децата лечения са свързани основно с намеси в начина на живот и с поведенчески техники.[203] В САЩ лекарствата за употреба в тази възрастова група не са одобрени от Американската агенция по храните и лекарствата (FDA).[201]
При други животни[редактиране | редактиране на кода]
Затлъстяването при домашните любимци е често срещано в много страни. В САЩ стойностите на наднормено тегло и затлъстяване при кучета варират от 23 до 41% с около 5,1% затлъстяване.[204] Процентът на затлъстяване при котки е малко по-висок – 6,4%.[204] В Австралия процентът на затлъстяване сред кучетата във ветеринарна среда е 7,6%.[205] Рискът от затлъстяване при кучета е свързан с това дали техните собственици са с наднормено тегло. Въпреки това обаче не съществува подобна взаимовръзка между котките и техните стопани.[206]
Homo obesus (затлъстелият човек)[редактиране | редактиране на кода]
Съвременният човек в западната цивилизация страда от затлъстяване. С помощта на магнитен резонанс според изследване се установява, че „45% от жените и 60% от мъжете са СОЗО (слаби отвън, затлъстели отвътре) – имат нормални стойности (20 – 25 kg/m2) на индекса на телесна маса и на обиколката на талия и ханш – тънки са отвън, но имат натрупване на мастна тъкан около вътрешните органи – затлъстели са отвътре“[207].
Вижте също[редактиране | редактиране на кода]
Източници[редактиране | редактиране на кода]
- ↑ WHO. Obesity: preventing and managing the global epidemic. Report of a WHO Consultation. WHO Technical Report Series 894. Geneva: World Health Organization, 2000.
- ↑ а б СЗО 2000 p.6
- ↑ Sweeting HN. Measurement and definitions of obesity in childhood and adolescence: A field guide for the uninitiated // Nutr J 6 (1). 2007. DOI:10.1186/1475-2891-6-32. с. 32.
- ↑ NHLBI p.xiv
- ↑ Gray DS, Fujioka K. Use of relative weight and Body Mass Index for the determination of adiposity // J Clin Epidemiol 44 (6). 1991. DOI:10.1016/0895-4356(91)90218-X. с. 545 – 50.
- ↑ а б в г д е ж з и к л м н о п р с т у ф х ц ч ш щ ю я аа аб ав аг ад ае аж аз аи Haslam DW, James WP. Obesity // Lancet 366 (9492). 2005. DOI:10.1016/S0140-6736(05)67483-1. с. 1197 – 209.
- ↑ www.medicalnewstoday.com
- ↑ а б в г д Poulain M. The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies // CMAJ 174 (9). Април 2006. DOI:10.1503/cmaj.051299. с. 1293 – 9.
- ↑ Kushner, Robert. Treatment of the Obese Patient (Contemporary Endocrinology). Totowa, NJ, Humana Press, 2007. ISBN 1-59745-400-1. с. 158. Посетен на 5 април 2009.
- ↑ а б Adams JP, Murphy PG. Obesity in anaesthesia and intensive care // Br J Anaesth 85 (1). Юли 2000. DOI:10.1093/bja/85.1.91. с. 91 – 108. Архивиран от оригинала на 2005-07-13.
- ↑ NICE 2006 p.10 – 11
- ↑ Imaz I, Martínez-Cervell C, García-Alvarez EE, Sendra-Gutiérrez JM, González-Enríquez J. Safety and effectiveness of the intragastric balloon for obesity. A meta-analysis // Obes Surg 18 (7). Юли 2008. DOI:10.1007/s11695-007-9331-8. с. 841 – 6.
- ↑ а б Barness LA, Opitz JM, Gilbert-Barness E. Obesity: genetic, molecular, and environmental aspects // Am. J. Med. Genet. A 143A (24). Декември 2007. DOI:10.1002/ajmg.a.32035. с. 3016 – 34.
- ↑ а б в г д е Woodhouse R. Obesity in art: A brief overview // Front Horm Res 36. 2008. ISBN 978-3-8055-8429-6. DOI:10.1159/000115370. с. 271 – 86.
- ↑ Sweeting HN. Measurement and Definitions of Obesity In Childhood and Adolescence: A field guide for the uninitiated // Nutr J 6 (1). 2007. DOI:10.1186/1475-2891-6-32. с. 32.
- ↑ NHLBI p.xiv
- ↑ Gray DS, Fujioka K. Use of relative weight and Body Mass Index for the determination of adiposity // J Clin Epidemiol 44 (6). 1991. DOI:10.1016/0895-4356(91)90218-X. с. 545 – 50.
- ↑ а б Healthy Weight: Assessing Your Weight: BMI: About BMI for Children and Teens // Center for disease control and prevention. Посетен на 6 април 2009.
- ↑ а б Flegal KM, Ogden CL, Wei R, Kuczmarski RL, Johnson CL. Prevalence of overweight in US children: comparison of US growth charts from the Centers for Disease Control and Prevention with other reference values for body mass index // Am. J. Clin. Nutr. 73 (6). Юни 2001. с. 1086 – 93.
- ↑ а б СЗО p.9
- ↑ а б Sturm R. Increases in morbid obesity in the USA: 2000 – 2005 // Public Health 121 (7). Юли 2007. DOI:10.1016/j.puhe.2007.01.006. с. 492 – 6.
- ↑ Kanazawa M, Yoshiike N, Osaka T, Numba Y, Zimmet P, Inoue S. Criteria and classification of obesity in Japan and Asia-Oceania // Asia Pac J Clin Nutr 11 Suppl 8. Декември 2002. DOI:10.1046/j.1440-6047.11.s8.19.x. с. S732–S737.
- ↑ Bei-Fan Z. Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults: study on optimal cut-off points of body mass index and waist circumference in Chinese adults // Asia Pac J Clin Nutr 11 Suppl 8. Декември 2002. DOI:10.1046/j.1440-6047.11.s8.9.x. с. S685–93.
- ↑ Kanazawa M, Yoshiike N, Osaka T, Numba Y, Zimmet P, Inoue S. Criteria and classification of obesity in Japan and Asia-Oceania // Asia Pac J Clin Nutr 11 Suppl 8. Декември 2002. DOI:10.1046/j.1440-6047.11.s8.19.x. с. S732–S737.
- ↑ Bei-Fan Z. Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults: study on optimal cut-off points of body mass index and waist circumference in Chinese adults // Asia Pac J Clin Nutr 11 Suppl 8. Декември 2002. DOI:10.1046/j.1440-6047.11.s8.9.x. с. S685–93.
- ↑ www.medicalnewstoday.com
- ↑ а б Berrington de Gonzalez A. Body-Mass Index and Mortality among 1.46 Million White Adults // N. Engl. J. Med. 363 (23). Декември 2010. DOI:10.1056/NEJMoa1000367. с. 2211 – 9.
- ↑ Mokdad AH, Marks JS, Stroup DF, Gerberding JL. Actual causes of death in the United States, 2000 (PDF) // JAMA 291 (10). Март 2004. DOI:10.1001/jama.291.10.1238. с. 1238 – 45.
- ↑ а б Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB. Annual deaths attributable to obesity in the United States // JAMA 282 (16). Октомври 1999. DOI:10.1001/jama.282.16.1530. с. 1530 – 8.
- ↑ а б в Whitlock G. Body-mass index and cause-specific mortality in 900 000 adults: collaborative analyses of 57 prospective studies // Lancet 373 (9669). Март 2009. DOI:10.1016/S0140-6736(09)60318-4. с. 1083 – 96.
- ↑ Calle EE, Thun MJ, Petrelli JM, Rodriguez C, Heath CW. Body-mass index and mortality in a prospective cohort of U.S. adults // N. Engl. J. Med. 341 (15). Октомври 1999. DOI:10.1056/NEJM199910073411501. с. 1097 – 105.
- ↑ Pischon T. General and abdominal adiposity and risk of death in Europe // N. Engl. J. Med. 359 (20). Ноември 2008. DOI:10.1056/NEJMoa0801891. с. 2105 – 20.
- ↑ Manson JE. Body weight and mortality among women // N. Engl. J. Med. 333 (11). 1995. DOI:10.1056/NEJM199509143331101. с. 677 – 85.
- ↑ а б Tsigosa Constantine и др. Management of Obesity in Adults: European Clinical Practice Guidelines // The European Journal of Obesity 1 (2). Април 2008. DOI:10.1159/000126822. с. 106 – 16.
- ↑ Fried M. Inter-disciplinary European guidelines on surgery of severe obesity // Int J Obes (Lond) 31 (4). Април 2007. DOI:10.1038/sj.ijo.0803560. с. 569 – 77.
- ↑ Peeters A, Barendregt JJ, Willekens F, Mackenbach JP, Al Mamun A, Bonneux L. Obesity in adulthood and its consequences for life expectancy: A life-table analysis (PDF) // Ann. Intern. Med. 138 (1). Януари 2003. с. 24 – 32.
- ↑ Grundy SM. Obesity, metabolic syndrome, and cardiovascular disease // J. Clin. Endocrinol. Metab. 89 (6). 2004. DOI:10.1210/jc.2004-0372. с. 2595 – 600.
- ↑ Изследователи: Болестното затлъстяване уврежда сърцето
- ↑ Тропонин – най-важното изследване при инфаркт
- ↑ Seidell 2005 p.9
- ↑ а б Bray GA. Medical consequences of obesity // J. Clin. Endocrinol. Metab. 89 (6). 2004. DOI:10.1210/jc.2004-0535. с. 2583 – 9.
- ↑ Shoelson SE, Herrero L, Naaz A. Obesity, inflammation, and insulin resistance // Gastroenterology 132 (6). Май 2007. DOI:10.1053/j.gastro.2007.03.059. с. 2169 – 80.
- ↑ Shoelson SE, Lee J, Goldfine AB. Inflammation and insulin resistance // J. Clin. Invest. 116 (7). Юли 2006. DOI:10.1172/JCI29069. с. 1793 – 801.
- ↑ Dentali F, Squizzato A, Ageno W. The metabolic syndrome as a risk factor for venous and arterial thrombosis // Semin. Thromb. Hemost. 35 (5). Юли 2009. DOI:10.1055/s-0029-1234140. с. 451 – 7.
- ↑ Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L, INTERHEART Study Investigators. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): Case-control study // Lancet 364 (9438). 2004. DOI:10.1016/S0140-6736(04)17018-9. с. 937 – 52.
- ↑ Darvall KA, Sam RC, Silverman SH, Bradbury AW, Adam DJ. Obesity and thrombosis // Eur J Vasc Endovasc Surg 33 (2). Февруари 2007. DOI:10.1016/j.ejvs.2006.10.006. с. 223 – 33.
- ↑ а б в г д Yosipovitch G, DeVore A, Dawn A. Obesity and the skin: skin physiology and skin manifestations of obesity // J. Am. Acad. Dermatol. 56 (6). Юни 2007. DOI:10.1016/j.jaad.2006.12.004. с. 901 – 16; quiz 917 – 20.
- ↑ Hahler B. An overview of dermatological conditions commonly associated with the obese patient // Ostomy Wound Manage 52 (6). Юни 2006. с. 34 – 6, 38, 40 passim.
- ↑ а б в Arendas K, Qiu Q, Gruslin A. Obesity in pregnancy: pre-conceptional to postpartum consequences // J Obstet Gynaecol Can 30 (6). Юни 2008. с. 477 – 88.
- ↑ Anand G, Katz PO. Gastroesophageal reflux disease and obesity // Rev Gastroenterol Disord 8 (4). 2008. с. 233 – 9.
- ↑ Harney D, Patijn J. Meralgia paresthetica: diagnosis and management strategies // Pain Med 8 (8). 2007. DOI:10.1111/j.1526-4637.2006.00227.x. с. 669 – 77.
- ↑ Bigal ME, Lipton RB. Obesity and chronic daily headache // Curr Pain Headache Rep 12 (1). Януари 2008. DOI:10.1007/s11916-008-0011-8. с. 56 – 61.
- ↑ Sharifi-Mollayousefi A. Assessment of body mass index and hand anthropometric measurements as independent risk factors for carpal tunnel syndrome // Folia Morphol. (Warsz) 67 (1). Февруари 2008. с. 36 – 42.
- ↑ Beydoun MA, Beydoun HA, Wang Y. Obesity and central obesity as risk factors for incident dementia and its subtypes: A systematic review and meta-analysis // Obes Rev 9 (3). Май 2008. DOI:10.1111/j.1467-789X.2008.00473.x. с. 204 – 18.
- ↑ Wall M. Idiopathic intracranial hypertension (pseudotumor cerebri) // Curr Neurol Neurosci Rep 8 (2). Март 2008. DOI:10.1007/s11910-008-0015-0. с. 87 – 93.
- ↑ Munger, KL и др. Body size and risk of MS in two cohorts of US women // Neurology 73 (19). 2009. DOI:10.1212/WNL.0b013e3181c0d6e0. с. 1543 – 50.
- ↑ Calle EE, Rodriguez C, Walker-Thurmond K, Thun MJ. Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults // N. Engl. J. Med. 348 (17). Април 2003. DOI:10.1056/NEJMoa021423. с. 1625 – 38.
- ↑ Choi HK, Atkinson K, Karlson EW, Curhan G. Obesity, weight change, hypertension, diuretic use, and risk of gout in men: the health professionals follow-up study // Arch. Intern. Med. 165 (7). Април 2005. DOI:10.1001/archinte.165.7.742. с. 742 – 8.
- ↑ Tukker A, Visscher T, Picavet H. Overweight and health problems of the lower extremities: osteoarthritis, pain and disability // Public Health Nutr 12 (3). Април 2008. DOI:10.1017/S1368980008002103. с. 1 – 10.
- ↑ Molenaar EA, Numans ME, van Ameijden EJ, Grobbee DE. [Considerable comorbidity in overweight adults: results from the Utrecht Health Project] // Ned Tijdschr Geneeskd 152 (45). Ноември 2008. с. 2457 – 63. (на нидерландски)
- ↑ Esposito K, Giugliano F, Di Palo C, Giugliano G, Marfella R, D'Andrea F, D'Armiento M, Giugliano D. Effect of lifestyle changes on erectile dysfunction in obese men: A randomized controlled trial // JAMA 291 (24). 2004. DOI:10.1001/jama.291.24.2978. с. 2978 – 84.
- ↑ Hunskaar S. A systematic review of overweight and obesity as risk factors and targets for clinical intervention for urinary incontinence in women // Neurourol. Urodyn. 27 (8). 2008. DOI:10.1002/nau.20635. с. 749 – 57.
- ↑ Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O. Obesity and risk for chronic renal failure // J. Am. Soc. Nephrol. 17 (6). 2006. DOI:10.1681/ASN.2005060638. с. 1695 – 702.
- ↑ Makhsida N, Shah J, Yan G, Fisch H, Shabsigh R. Hypogonadism and metabolic syndrome: Implications for testosterone therapy // J. Urol. 174 (3). Септември 2005. DOI:10.1097/01.ju.0000169490.78443.59. с. 827 – 34.
- ↑ Pestana IA, Greenfield JM, Walsh M, Donatucci CF, Erdmann D. Management of „buried“ penis in adulthood: an overview // Plast. Reconstr. Surg. 124 (4). Октомври 2009. DOI:10.1097/PRS.0b013e3181b5a37f. с. 1186 – 95.
- ↑ а б Schmidt DS, Salahudeen AK. Obesity-survival paradox-still a controversy? // Semin Dial 20 (6). 2007. DOI:10.1111/j.1525-139X.2007.00349.x. с. 486 – 92.
- ↑ а б Behavioral counseling in primary care to promote a healthy diet: recommendations and rationale // Am Fam Physician 67 (12). Юни 2003. с. 2573 – 6.
- ↑ Habbu A, Lakkis NM, Dokainish H. The obesity paradox: Fact or fiction? // Am. J. Cardiol. 98 (7). Октомври 2006. DOI:10.1016/j.amjcard.2006.04.039. с. 944 – 8.
- ↑ Romero-Corral A. Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: A systematic review of cohort studies // Lancet 368 (9536). 2006. DOI:10.1016/S0140-6736(06)69251-9. с. 666 – 78.
- ↑ Oreopoulos A, Padwal R, Kalantar-Zadeh K, Fonarow GC, Norris CM, McAlister FA. Body mass index and mortality in heart failure: A meta-analysis // Am. Heart J. 156 (1). Юли 2008. DOI:10.1016/j.ahj.2008.02.014. с. 13 – 22.
- ↑ Oreopoulos A, Padwal R, Norris CM, Mullen JC, Pretorius V, Kalantar-Zadeh K. Effect of obesity on short- and long-term mortality postcoronary revascularization: A meta-analysis // Obesity (Silver Spring) 16 (2). Февруари 2008. DOI:10.1038/oby.2007.36. с. 442 – 50.
- ↑ Diercks DB. The obesity paradox in non-ST-segment elevation acute coronary syndromes: Results from the Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the American College of Cardiology/American Heart Association Guidelines Quality Improvement Initiative // Am Heart J 152 (1). Юли 2006. DOI:10.1016/j.ahj.2005.09.024. с. 140 – 8.
- ↑ а б в г Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E. 2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary // CMAJ 176 (8). Април 2007. DOI:10.1503/cmaj.061409. с. S1–13.
- ↑ Bleich S, Cutler D, Murray C, Adams A. Why is the developed world obese? // Annu Rev Public Health 29. 2008. DOI:10.1146/annurev.publhealth.29.020907.090954. с. 273 – 95.
- ↑ Drewnowski A, Specter SE. Poverty and obesity: the role of energy density and energy costs // Am. J. Clin. Nutr. 79 (1). Януари 2004. с. 6 – 16. Архивиран от оригинала на 2004-02-18.
- ↑ Nestle M, Jacobson MF. Halting the obesity epidemic: a public health policy approach // Public Health Rep 115 (1). 2000. DOI:10.1093/phr/115.1.12. с. 12 – 24.
- ↑ James WP. The fundamental drivers of the obesity epidemic // Obes Rev 9 (Suppl 1). Март 2008. DOI:10.1111/j.1467-789X.2007.00432.x. с. 6 – 13.
- ↑ Keith SW. Putative contributors to the secular increase in obesity: Exploring the roads less traveled // Int J Obes (Lond) 30 (11). 2006. DOI:10.1038/sj.ijo.0803326. с. 1585 – 94.
- ↑ а б в г д е EarthTrends: Nutrition: Calorie supply per capita // World Resources Institute. Посетен на Oct. 18, 2009.[неработеща препратка]
- ↑ USDA: frsept99b // United States Department of Agriculture. Архивиран от оригинала на 2012-05-27. Посетен на 10 януари 2009.
- ↑ Diet composition and obesity among Canadian adults // Statistics Canada.
- ↑ National Control for Health Statistics. Nutrition For Everyone // Centers for Disease Control and Prevention. Посетен на 9 юли 2008.
- ↑ Marantz PR, Bird ED, Alderman MH. A call for higher standards of evidence for dietary guidelines // Am J Prev Med 34 (3). Март 2008. DOI:10.1016/j.amepre.2007.11.017. с. 234 – 40.
- ↑ Flegal KM, Carroll MD, Ogden CL, Johnson CL. Prevalence and trends in obesity among US adults, 1999 – 2000 // JAMA 288 (14). Октомври 2002. DOI:10.1001/jama.288.14.1723. с. 1723 – 1727.
- ↑ Wright JD, Kennedy-Stephenson J, Wang CY, McDowell MA, Johnson CL. Trends in intake of energy and macronutrients—United States, 1971 – 2000 // MMWR Morb Mortal Wkly Rep 53 (4). Февруари 2004. с. 80 – 2.
- ↑ а б в г д е Caballero B. The global epidemic of obesity: An overview // Epidemiol Rev 29. 2007. DOI:10.1093/epirev/mxm012. с. 1 – 5.
- ↑ Mozaffarian, D и др. Changes in Diet and Lifestyle and Long-Term Weight Gain in Women and Men // The New England Journal of Medicine 364 (25). 2011 Jun 23. DOI:10.1056/NEJMoa1014296. с. 2392 – 404.
- ↑ Malik VS, Schulze MB, Hu FB. Intake of sugar-sweetened beverages and weight gain: a systematic review // Am. J. Clin. Nutr. 84 (2). Август 2006. с. 274 – 88.
- ↑ Olsen NJ, Heitmann BL. Intake of calorically sweetened beverages and obesity // Obes Rev 10 (1). Януари 2009. DOI:10.1111/j.1467-789X.2008.00523.x. с. 68 – 75.
- ↑ Rosenheck R. Fast food consumption and increased caloric intake: a systematic review of a trajectory towards weight gain and obesity risk // Obes Rev 9 (6). Ноември 2008. DOI:10.1111/j.1467-789X.2008.00477.x. с. 535 – 47.
- ↑ Lin BH, Guthrie J and Frazao E. Nutrient contribution of food away from home // Agriculture Information Bulletin No. 750: America's Eating Habits: Changes and Consequences. Washington, DC, US Department of Agriculture, Economic Research Service, 1999. с. 213 – 239. Архивиран от оригинала на 2001-02-16. Архив на оригинала от 2002-06-11 в Wayback Machine.
- ↑ Pollan, Michael. You Are What You Grow // New York Times. 22 април 2007. Посетен на 30 юли 2007.
- ↑ Kopelman and Caterson 2005:324.
- ↑ Metabolism alone doesn't explain how thin people stay thin (registration required) // John Schieszer. The Medical Post.
- ↑ Seidell 2005 p.10
- ↑ а б WHO: Obesity and overweight // World Health Organization. Архивиран от оригинала на 18 декември 2008. Посетен на 10 януари 2009.
- ↑ а б в WHO | Physical Inactivity: A Global Public Health Problem // World Health Organization. Архивиран от оригинала на 2014-02-13. Посетен на 22 февруари 2009.
- ↑ а б Ness-Abramof R, Apovian CM. Diet modification for treatment and prevention of obesity // Endocrine 29 (1). Февруари 2006. DOI:10.1385/ENDO:29:1:135. с. 5 – 9.
- ↑ Salmon J, Timperio A. Prevalence, trends and environmental influences on child and youth physical activity // Med Sport Sci 50. 2007. ISBN 978-3-318-01396-2. DOI:10.1159/000101391. с. 183 – 99.
- ↑ Borodulin K, Laatikainen T, Juolevi A, Jousilahti P. Thirty-year trends of physical activity in relation to age, calendar time and birth cohort in Finnish adults // Eur J Public Health 18 (3). Юни 2008. DOI:10.1093/eurpub/ckm092. с. 339 – 44.
- ↑ Brownson RC, Boehmer TK, Luke DA. Declining rates of physical activity in the United States: what are the contributors? // Annu Rev Public Health 26. 2005. DOI:10.1146/annurev.publhealth.26.021304.144437. с. 421 – 43.
- ↑ Gortmaker SL, Must A, Sobol AM, Peterson K, Colditz GA, Dietz WH. Television viewing as a cause of increasing obesity among children in the United States, 1986 – 1990 // Arch Pediatr Adolesc Med 150 (4). Април 1996. DOI:10.1001/archpedi.1996.02170290022003. с. 356 – 62.
- ↑ Vioque J, Torres A, Quiles J. Time spent watching television, sleep duration and obesity in adults living in Valencia, Spain // Int. J. Obes. Relat. Metab. Disord. 24 (12). Декември 2000. DOI:10.1038/sj.ijo.0801434. с. 1683 – 8.
- ↑ Tucker LA, Bagwell M. Television viewing and obesity in adult females (PDF) // Am J Public Health 81 (7). Юли 1991. DOI:10.2105/AJPH.81.7.908. с. 908 – 11.
- ↑ Media + Child and Adolescent Health: A Systematic Review (PDF) // Ezekiel J. Emanuel. Common Sense Media, 2008. Посетен на 6 април 2009.
- ↑ Mary Jones. Case Study: Cataplexy and SOREMPs Without Excessive Daytime Sleepiness in Prader Willi Syndrome. Is This the Beginning of Narcolepsy in a Five Year Old? // European Society of Sleep Technologists. Архивиран от оригинала на 2008-11-19. Посетен на 6 април 2009.
- ↑ Poirier P. Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss // Arterioscler. Thromb. Vasc. Biol. 26 (5). Май 2006. DOI:10.1161/01.ATV.0000216787.85457.f3. с. 968 – 76.
- ↑ Loos RJ, Bouchard C. FTO: the first gene contributing to common forms of human obesity // Obes Rev 9 (3). Май 2008. DOI:10.1111/j.1467-789X.2008.00481.x. с. 246 – 50.
- ↑ Yang W, Kelly T, He J. Genetic epidemiology of obesity // Epidemiol Rev 29. 2007. DOI:10.1093/epirev/mxm004. с. 49 – 61.
- ↑ Walley AJ, Asher JE, Froguel P. The genetic contribution to non-syndromic human obesity // Nat. Rev. Genet. 10 (7). Юни 2009. DOI:10.1038/nrg2594. с. 431 – 42.
- ↑ Farooqi S, O'Rahilly S. Genetics of obesity in humans // Endocr. Rev. 27 (7). Декември 2006. DOI:10.1210/er.2006-0040. с. 710 – 18. Архивиран от оригинала на 2010-07-10.
- ↑ Kolata,Gina. Rethinking thin: The new science of weight loss – and the myths and realities of dieting. Picador, 2007. ISBN 0-312-42785-9. с. 122.
- ↑ Connecting the dots toward an evolutionary understanding of modern chronic diseases |journal=J. Appl. Physiol.|volume=96 |issue=1 |pages=3 – 10 |year=2004 |pmid=14660491 |doi=10.1152/japplphysiol.00757.2003}}
- ↑ Wells, J. C. K. Thrift: a guide to thrifty genes, thrifty phenotypes and thrifty norms // International Journal of Obesity volume 33. Nature Research, September 2009. DOI:10.1038/ijo.2009.175. p. 1331 – 1338. Посетен на 8 септември 2020. (на английски)
- ↑ Wells, Jonathan C.K. The thrifty phenotype: An adaptation in growth or metabolism? // American Journal of Human Biology 23 (1). Wiley Online Library, January/February 2011. DOI:10.1002/ajhb.21100. p. 65 – 75. Архивиран от оригинала на 2021-02-27. Посетен на 11 септември 2020. (на английски)
- ↑ Rosén T, Bosaeus I, Tölli J, Lindstedt G, Bengtsson BA. Increased body fat mass and decreased extracellular fluid volume in adults with growth hormone deficiency // Clin. Endocrinol. (Oxf) 38 (1). 1993. DOI:10.1111/j.1365-2265.1993.tb00974.x. с. 63 – 71.
- ↑ Zametkin AJ, Zoon CK, Klein HW, Munson S. Psychiatric aspects of child and adolescent obesity: a review of the past 10 years // J Am Acad Child Adolesc Psychiatry 43 (2). Февруари 2004. DOI:10.1097/00004583-200402000-00008. с. 134 – 50.
- ↑ Chiles C, van Wattum PJ. Psychiatric aspects of the obesity crisis // Psychiatr Times 27 (4). 2010. с. 47 – 51.
- ↑ Yach D, Stuckler D, Brownell KD. Epidemiologic and economic consequences of the global epidemics of obesity and diabetes // Nat. Med. 12 (1). Януари 2006. DOI:10.1038/nm0106-62. с. 62 – 6.
- ↑ Sobal J, Stunkard AJ. Socioeconomic status and obesity: A review of the literature // Psychol Bull 105 (2). Март 1989. DOI:10.1037/0033-2909.105.2.260. с. 260 – 75.
- ↑ а б McLaren L. Socioeconomic status and obesity // Epidemiol Rev 29. 2007. DOI:10.1093/epirev/mxm001. с. 29 – 48.
- ↑ а б Wilkinson, Richard, Pickett, Kate. The Spirit Level: Why More Equal Societies Almost Always Do Better. London, Allen Lane, 2009. ISBN 978-1-84614-039-6. с. 91 – 101.
- ↑ Christakis NA, Fowler JH. The Spread of Obesity in a Large Social Network over 32 Years // New England Journal of Medicine 357 (4). 2007. DOI:10.1056/NEJMsa066082. с. 370 – 379.
- ↑ Bjornstop P. Do stress reactions cause abdominal obesity and comorbidities? // Obesity Reviews 2 (2). 2001. DOI:10.1046/j.1467-789x.2001.00027.x. с. 73 – 86.
- ↑ Goodman E, Adler NE, Daniels SR, Morrison JA, Slap GB, Dolan LM. Impact of objective and subjective social status on obesity in a biracial cohort of adolescents // Obesity Reviews 11 (8). 2003. DOI:10.1038/oby.2003.140. с. 1018 – 26.
- ↑ Flegal KM, Troiano RP, Pamuk ER, Kuczmarski RJ, Campbell SM. The influence of smoking cessation on the prevalence of overweight in the United States // N. Engl. J. Med. 333 (18). Ноември 1995. DOI:10.1056/NEJM199511023331801. с. 1165 – 70. Архивиран от оригинала на 2003-04-05.
- ↑ Chiolero A, Faeh D, Paccaud F, Cornuz J. Consequences of smoking for body weight, body fat distribution, and insulin resistance // Am. J. Clin. Nutr. 87 (4). 1 април 2008. с. 801 – 9.
- ↑ Weng HH, Bastian LA, Taylor DH, Moser BK, Ostbye T. Number of children associated with obesity in middle-aged women and men: results from the health and retirement study // J Women's Health (Larchmt) 13 (1). 2004. DOI:10.1089/154099904322836492. с. 85 – 91.
- ↑ Bellows-Riecken KH, Rhodes RE. A birth of inactivity? A review of physical activity and parenthood // Prev Med 46 (2). Февруари 2008. DOI:10.1016/j.ypmed.2007.08.003. с. 99 – 110.
- ↑ Obesity and Overweight (PDF) // World Health Organization. Архивиран от оригинала на 2008-12-21. Посетен на 22 февруари 2009.
- ↑ а б Caballero B. Introduction. Symposium: Obesity in developing countries: biological and ecological factors // J. Nutr. 131 (3). Март 2001. с. 866S–870S. Архивиран от оригинала на 2006-10-14.
- ↑ архивно копие // {{{journal}}}. DOI:10.1111/j.1467-789X.2011.00920.x. Архивиран от оригинала на 2017-12-23.
- ↑ DiBaise JK, Zhang H, Crowell MD, Krajmalnik-Brown R, Decker GA, Rittmann BE. Gut microbiota and its possible relationship with obesity // Mayo Clinic proceedings. Mayo Clinic 83 (4). Април 2008. DOI:10.4065/83.4.460. с. 460 – 9.
- ↑ Falagas ME, Kompoti M. Obesity and infection // Lancet Infect Dis 6 (7). Юли 2006. DOI:10.1016/S1473-3099(06)70523-0. с. 438 – 46.
- ↑ а б в г д Flier JS. Obesity wars: Molecular progress confronts an expanding epidemic // Cell 116 (2). 2004. DOI:10.1016/S0092-8674(03)01081-X. с. 337 – 50.
- ↑ Hamann A, Matthaei S. Regulation of energy balance by leptin // Exp. Clin. Endocrinol. Diabetes 104 (4). 1996. DOI:10.1055/s-0029-1211457. с. 293 – 300.
- ↑ Boulpaep, Emile L.; Boron, Walter F. Medical physiologya: A cellular and molecular approach. Philadelphia, Saunders, 2003. ISBN 0-7216-3256-4. с. 1227.
- ↑ Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. Harrison's principles of internal medicine. McGraw-Hill Medical, 2008. ISBN 0-07-146633-9.
- ↑ Satcher D. The Surgeon General's Call to Action to Prevent and Decrease Overweight and Obesity. U.S. Dept. of Health and Human Services, Public Health Service, Office of Surgeon General, 2001. ISBN 978-0-16-051005-2.
- ↑ Brook Barnes. Limiting Ads of Junk Food to Children // New York Times. 18 юли 2007. Архивиран от оригинала на 2008-12-10. Посетен на 24 юли 2008.
- ↑ Fewer Sugary Drinks Key to Weight Loss -healthfinder.gov // U.S. Department of Health and Human Services. Архивиран от оригинала на 2012-11-16. Посетен на Oct 18, 2009.
- ↑ Brennan Ramirez LK. Indicators of activity-friendly communities: An evidence-based consensus process // Am J Prev Med 31 (6). Декември 2006. DOI:10.1016/j.amepre.2006.07.026. с. 530 – 32.
- ↑ National Heart, Lung, and Blood Institute. Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults. International Medical Publishing, Inc, 1998. ISBN 1-58808-002-1.
- ↑ Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E. 2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary // CMAJ 176 (8). Април 2007. DOI:10.1503/cmaj.061409. с. S1–13.
- ↑ Storing up problems; the medical case for a slimmer nation. London, Royal College of Physicians, 11 февруари 2004. ISBN 1-86016-200-2.
- ↑ Great Britain Parliament House of Commons Health Committee. Obesity– Volume 1 – HCP 23-I, Third Report of session 2003 – 04. Report, together with formal minutes. London, UK, TSO (The Stationery Office), Май 2004. ISBN 978-0-215-01737-6. Посетен на 17 декември 2007.
- ↑ Obesity: guidance on the prevention, identification, assessment and management of overweight and obesity in adults and children (PDF) // National Institute for Health and Clinical Excellence(NICE). National Health Services (NHS), 2006. Посетен на 8 април 2009.
- ↑ Wanless, Sir Derek и др. Our Future Health Secured? A review of NHS funding and performance. London, UK, The King's Fund, 2007. ISBN 1-85717-562-X. Посетен на 17 декември 2007. Архив на оригинала от 2009-07-09 в Wayback Machine.
- ↑ Sacks G, Swinburn B, Lawrence M. Obesity Policy Action framework and analysis grids for a comprehensive policy approach to reducing obesity // Obes Rev 10 (1). Януари 2009. DOI:10.1111/j.1467-789X.2008.00524.x. с. 76 – 86.
- ↑ Strychar I. Diet in the management of weight loss // CMAJ 174 (1). Януари 2006. DOI:10.1503/cmaj.045037. с. 56 – 63.
- ↑ Shick SM, Wing RR, Klem ML, McGuire MT, Hill JO, Seagle H. Persons successful at long-term weight loss and maintenance continue to consume a low-energy, low-fat diet // J Am Diet Assoc 98 (4). Април 1998. DOI:10.1016/S0002-8223(98)00093-5. с. 408 – 13.
- ↑ Tate DF, Jeffery RW, Sherwood NE, Wing RR. Long-term weight losses associated with prescription of higher physical activity goals. Are higher levels of physical activity protective against weight regain? // Am. J. Clin. Nutr. 85 (4). 1 април 2007. с. 954 – 9.
- ↑ Wing, Rena R; Phelan, Suzanne. Science-Based Solutions to Obesity: What are the Roles of Academia, Government, Industry, and Health Care? Proceedings of a symposium, Boston, Massachusetts, USA, 10 – 11 March 2004 and Anaheim, California, USA, 2 October 2004 // Am. J. Clin. Nutr. volume=82 (1 Suppl). 1 юли 2005. с. 207S–273S. Архивиран от оригинала на 2005-11-02.
- ↑ Thangaratinam, S и др. Effects of interventions in pregnancy on maternal weight and obstetric outcomes: meta-analysis of randomised evidence // BMJ (Clinical research ed.) 344. 2012 May 16. DOI:10.1136/bmj.e2088. с. e2088.
- ↑ а б Rucker D, Padwal R, Li SK, Curioni C, Lau DC. Long term pharmacotherapy for obesity and overweight: updated meta-analysis // BMJ 335 (7631). 2007. DOI:10.1136/bmj.39385.413113.25. с. 1194 – 99.
- ↑ Wood, Shelley. Diet Drug Orlistat Linked to Kidney, Pancreas Injuries // Medscape. Medscape News. Посетен на 26 април 2011.
- ↑ Bays, HE. Lorcaserin: drug profile and illustrative model of the regulatory challenges of weight-loss drug development // Expert review of cardiovascular therapy 9 (3). 2011 Mar. DOI:10.1586/erc.10.22. с. 265 – 77.
- ↑ Bays HE, Gadde KM. Phentermine/topiramate for weight reduction and treatment of adverse metabolic consequences in obesity // Drugs Today 47 (12). Декември 2011. DOI:10.1358/dot.2011.47.12.1718738. с. 903 – 14.
- ↑ Sjöström L. Effects of bariatric surgery on mortality in Swedish obese subjects // N. Engl. J. Med. 357 (8). Август 2007. DOI:10.1056/NEJMoa066254. с. 741 – 52.
- ↑ Global Prevalence of Adult Obesity (PDF) // International Obesity Taskforce. Посетен на 29 януари 2008.
- ↑ а б Haslam D. Obesity: a medical history // Obes Rev 8 Suppl 1. Март 2007. DOI:10.1111/j.1467-789X.2007.00314.x. с. 31 – 6.
- ↑ а б Obesity and overweight // World Health Organization. Архивиран от оригинала на 2009-04-10. Посетен на 8 април 2009.
- ↑ Seidell 2005 p.5
- ↑ Howard, Natasha J. и др. Severe obesity: Investigating the socio-demographics within the extremes of body mass index // Obesity Research &Clinical Practice 2 (1). Март 2008. DOI:10.1016/j.orcp.2008.01.001. с. 51 – 59.
- ↑ Tjepkema M. Measured Obesity–Adult obesity in Canada: Measured height and weight // Nutrition: Findings from the Canadian Community Health Survey. Ottawa, Ontario, Statistics Canada, 6 юли 2005.
- ↑ Online Etymology Dictionary: Obesity // Douglas Harper. Посетен на 31 декември 2008.
- ↑ Obesity, n // Oxford English Dictionary 2008. Посетен на 21 март 2009.
- ↑ а б Zachary Bloomgarden. Prevention of Obesity and Diabetes // Diabetes Care 26 (11). 2003. DOI:10.2337/diacare.26.11.3172. с. 3172 – 3178. Архивиран от оригинала на 2010-08-26.
- ↑ а б History of Medicine: Sushruta – the Clinician –Teacher par Excellence (PDF) // Dwivedi, Girish & Dwivedi, Shridhar. 2007. Архивиран от оригинала на 2008-10-10. Посетен на 19 септември 2008.
- ↑ Theodore Mazzone; Giamila Fantuzzi. Adipose Tissue And Adipokines in Health And Disease (Nutrition and Health). Totowa, NJ, Humana Press, 2006. ISBN 1-58829-721-7. с. 222.
- ↑ Keller p. 49
- ↑ Breslow L. Public Health Aspects of Weight Control // Am J Public Health Nations Health 42 (9). Септември 1952. DOI:10.2105/AJPH.42.9.1116. с. 1116 – 20.
- ↑ а б Puhl R, Brownell KD. Bias, discrimination, and obesity // Obes. Res. 9 (12). Декември 2001. DOI:10.1038/oby.2001.108. с. 788 – 805.
- ↑ Rubinstein S, Caballero B. Is Miss America an undernourished role model? // JAMA 283 (12). 2000. DOI:10.1001/jama.283.12.1569. с. 1569.
- ↑ а б Johnson F, Cooke L, Croker H, Wardle J. Changing perceptions of weight in Great Britain: comparison of two population surveys // BMJ 337. 2008. DOI:10.1136/bmj.a494. с. a494.
- ↑ Fumento, Michael. The Fat of the Land: Our Health Crisis and How Overweight Americans Can Help Themselves. Penguin (Non-Classics), 1997. ISBN 0-14-026144-3. с. 126.
- ↑ а б Puhl R., Henderson K., and Brownell K. 2005 p.29
- ↑ Johansson E, Bockerman P, Kiiskinen U, Heliovaara M. Obesity and labour market success in Finland: The difference between having a high BMI and being fat // Economics and Human Biology 7 (1). 2009. DOI:10.1016/j.ehb.2009.01.008. с. 36 – 45.
- ↑ Cawley, J и др. The medical care costs of obesity: An instrumental variables approach // Journal of Health Economics 31 (1). Януари 2012. DOI:10.1016/j.jhealeco.2011.10.003. с. 219 – 230. Архивиран от оригинала на 2012-04-11. Посетен на 2 август 2012.
- ↑ Finkelstein EA, Fiebelkorn IA, Wang G. National medical spending attributable to overweight and obesity: How much, and who's paying // Health Affairs Online (May). 1 януари 2003.
- ↑ Obesity and overweight: Economic consequences // Centers for Disease Control and Prevention, 22 май 2007. Посетен на 5 септември 2007.
- ↑ Colagiuri, Stephen и др. The cost of overweight and obesity in Australia // The Medical Journal of Australia. 2009. Посетен на 18 юни 2011.
- ↑ Cummings, Laura. The diet business: Banking on failure // BBC News, 5 февруари 2003. Посетен на 25 февруари 2009.
- ↑ van Baal PH. Lifetime Medical Costs of Obesity: Prevention No Cure for Increasing Health Expenditure // PLoS Med. 5 (2). Февруари 2008. DOI:10.1371/journal.pmed.0050029. с. e29.
- ↑ Bakewell J. Bariatric furniture: Considerations for use // Int J Ther Rehabil 14 (7). 2007. с. 329 – 33. Архивиран от оригинала на 2011-10-08. Посетен на 2014-01-12.
- ↑ Neovius K, Johansson K, Kark M, Neovius M. Obesity status and sick leave: a systematic review // Obes Rev 10 (1). Януари 2009. DOI:10.1111/j.1467-789X.2008.00521.x. с. 17 – 27.
- ↑ Ostbye T, Dement JM, Krause KM. Obesity and workers' compensation: Results from the Duke Health and Safety Surveillance System // Arch. Intern. Med. 167 (8). 2007. DOI:10.1001/archinte.167.8.766. с. 766 – 73.
- ↑ Alabama „Obesity Penalty“ Stirs Debate // Don Fernandez. Посетен на 5 април 2009.
- ↑ Puhl R., Henderson K., and Brownell K. 2005 p.30
- ↑ Lisa DiCarlo. Why Airlines Can't Cut The Fat // Forbes.com. 24 октомври 2002. Посетен на 23 юли 2008.
- ↑ Dannenberg AL, Burton DC, Jackson RJ. Economic and environmental costs of obesity: The impact on airlines // American journal of preventive medicine 27 (3). 2004. DOI:10.1016/j.amepre.2004.06.004. с. 264.
- ↑ Lauren Cox. Who Should Pay for Obese Health Care? // ABC News, 2 юли 2009. Посетен на 6 август 2012.
- ↑ а б 109th U.S. Congress (2005 – 2006) H.R. 554: 109th U.S. Congress (2005 – 2006) H.R. 554: Personal Responsibility in Food Consumption Act of 2005 // GovTrack.us. Архивиран от оригинала на 2008-11-01. Посетен на 24 юли 2008.
- ↑ What is NAAFA // National Association to Advance Fat Acceptance. Архивиран от оригинала на 2008-12-03. Посетен на 17 февруари 2009.
- ↑ ISAA Mission Statement // International Size Acceptance Association. Посетен на 17 февруари 2009.
- ↑ а б Pulver, Adam. An Imperfect Fit: Obesity, Public Health, and Disability Anti-Discrimination Law. Social Science Electronic Publishing, 2007. Архивиран от оригинала на 2009-09-24. Посетен на 13 януари 2009.
- ↑ Neumark-Sztainer D. The weight dilemma: a range of philosophical perspectives // Int. J. Obes. Relat. Metab. Disord. 23 Suppl 2. Март 1999. DOI:10.1038/sj.ijo.0800857. с. S31–7.
- ↑ [1]
- ↑ Big Trouble | Bitch Magazine, bitchmagazine.org
- ↑ International Size Acceptance Association – ISAA // International Size Acceptance Association. Посетен на 13 януари 2009.
- ↑ а б Flynn MA. Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with 'best practice' recommendations // Obes Rev 7 Suppl 1. Февруари 2006. DOI:10.1111/j.1467-789X.2006.00242.x. с. 7 – 66.
- ↑ Dollman J, Norton K, Norton L. Evidence for secular trends in children's physical activity behaviour // Br J Sports Med 39 (12). Декември 2005. DOI:10.1136/bjsm.2004.016675. с. 892 – 7; discussion 897.
- ↑ Metcalf, B. и др. Effectiveness of intervention on physical activity of children: systematic review and meta-analysis of controlled trials with objectively measured outcomes (EarlyBird 54) // BMJ 345 (sep27 1). 27 септември 2012. DOI:10.1136/bmj.e5888. с. e5888–e5888.
- ↑ а б Lund Elizabeth M. Prevalence and Risk Factors for Obesity in Adult Dogs from Private US Veterinary Practices // Intern J Appl Res Vet Med 4 (2). 2006. с. 177 – 86.
- ↑ McGreevy PD, Thomson PC, Pride C, Fawcett A, Grassi T, Jones B. Prevalence of obesity in dogs examined by Australian veterinary practices and the risk factors involved // Vet. Rec. 156 (22). Май 2005. с. 695 – 702.
- ↑ Nijland ML, Stam F, Seidell JC. Overweight in dogs, but not in cats, is related to overweight in their owners // Public Health Nutr 13 (1). Юни 2009. DOI:10.1017/S136898000999022X. с. 1 – 5.
- ↑ СОЗО (слаби отвън, затлъстели отвътре), бг-лекар, 20 ноември 2009

