Анафилаксия
| Анафилаксия | |
 | |
| Класификация и външни ресурси | |
|---|---|
| МКБ-10 | T78.2 |
| МКБ-9 | 995.0 |
| База данни DiseasesDB | 29153 |
| База данни MedlinePlus | 000844 |
| База данни eMedicine | med/128 |
| Мед. рубрики MeSH | D000707 |
| Анафилаксия в Общомедия | |
Анафилаксия (от гръцки: ἀνά, ана – срещу и φύλαξις, филаксис – защита[1]) е тежка алергична реакция, която се проявява внезапно и може да причини смърт.[2] Анафилаксията обикновено се проявява с редица симптоми, включително сърбящ обрив, подуване в гърлото и ниско кръвно налягане. Сред най-често срещаните причини са ухапвания от насекоми, приемането на определени храни и медикаменти.
Анафилаксията се развива при освобождаване на големи количества възпалителни медиатори (хистамин) от определени видове бели кръвни клетки, мастоцити и базофили. Отделянето им може да бъде причинено от реакция на имунната система или да се дължи на друга причина, която не е свързана с имунната система. Анафилаксията се диагностицира въз основа на симптомите и признаците на пострадалия. Основното лечение е инжектиране на адреналин, който понякога се комбинира с други лекарства.
Около 0,05-2% от хората по света получават анафилаксия в даден момент от живота си. Броят е с тенденция да нараства.
История
[редактиране | редактиране на кода]Терминът „афилаксия“ е въведен от Шарл Рише през 1902 г., който по-късно го променя на „анафилаксия“, поради по-доброто звучене.[3] През 1913 г. му е присъдена Нобелова награда за физиология или медицина за работата му върху анафилаксията.[4]
Съобщения за реакцията обаче се откриват още от древни времена.[5]
Класификация
[редактиране | редактиране на кода]Съществуват три основни класификации за анафилаксия.
- Анафилактичен шок
Анафилактичен шок настъпва, когато се разширят кръвоносните съдове в по-голямата част от тялото (системна вазодилатация), което причинява ниско кръвно налягане, което е поне 30% по-ниско от нормалното кръвно налягане на пострадалия или 30% по-ниско от стандартните стойности.[6]
Анафилактичният шок е най-тежката форма на анафилаксия. Настъпва при бързо освобождаване на големи количества възпалителни медиатори като хистамин, простагландини и левкотриени, освобождавани от мастоцитите и базофилните клетки. Тези медиатори водят до съдоразширение с внезапно развитие на хипотония (понижено артериално кръвно налягане) и оток на бронхиалната лигавица. Анафилактичният шок може да доведе до смърт в рамките на няколко минути.[7]
- Бифазова анафилаксия
Диагноза на бифазова анафилаксия се поставя, когато симптомите се възвърнат в рамките на 1 – 72 часа, дори пострадалият да не е имал нов контакт с алергена, който е причинил първата реакция.[8] Някои проучвания твърдят, че 20% от случаите на анафилаксия са бифазови.[9] Възвръщането на симптомите обикновено става в рамките на 8 часа.[10] Втората реакция се третира по същия начин както и първоначалната анафилаксия.[11]
- Неимунна анафилаксия
Псевдоанафилаксия или анафилаксоидни реакции са по-стари наименования за анафилаксия, която не се дължи на алергична реакция, а на пряко увреждане на мастните клетки (дегранулация на мастните клетки).[10][5] Терминът, който се използва понастоящем от Световната здравна организация по алергология е неимунна анафилаксия [5]. Някои препоръчват старите термини да не се използват повече.[10]
Епидемиология
[редактиране | редактиране на кода]Инцидентността на анафилаксия е 4–5 на 100 000 души на година,[10] с риск от инцидентност през живота от 0,5%–2%.[8] Броят е с тенденция да нараства. Броят на хората с анафилаксия през 1980-те години е приблизително 20 на 100 000 души на година, докато през 1990-те години броят е 50 на 100 000 души на година.[11] Увеличението се дължи предимно на анафилаксия, предизвикана от храни.[12] Рискът е по-голям при младите хора и жените.[11][10]
Понастоящем анафилаксията е причина за 500 – 1000 от смъртните случаи на година (2,4 на един милион) в Съединените щати, 20 от смъртните случаи на година във Великобритания (0,33 на един милион) и 15 от смъртните случаи на година в Австралия (0,64 на един милион).[10] Между 1970-те и 2000-те години процентите на смъртни случаи се увеличават.[13] В Австралия смъртните случаи от анафилаксия, дължащи се на храна, са главно при жени, а смъртни случаи, дължащи се на ухапвания от насекоми – главно при мъже.[10] Най-честата причина за смърт от анафилаксия са лекарства.[10]
Причини
[редактиране | редактиране на кода]Анафилаксията може да бъде причинена от реакцията на тялото към почти всяко чуждо вещество.[3] Най-честите причинители включват отрова от ухапване или ужилване от насекоми, храни и различни лекарствени препарати – пеницилин и производните му, сулфонамиди, йодосъдържащи препарати, аналгин, новокаин, витамини от група В и много други.[10][14] Храните са най-честият причинител при деца и юноши. Лекарствата и ухапванията и ужилванията от насекоми са по-често срещани причини при по-възрастните.[8] Сред по-рядко срещаните причинители са физични фактори, биологични вещества (като семенна течност), латекс, хормонални промени, хранителни добавки (като мононатриев глутамат и хранителни оцветители) и лекарства, които се прилагат върху кожата (локално лечение).[15] Физическото натоварване или температурата (горещ или студен въздух) също могат да доведат до анафилаксия като предизвикат определени клетки на тъканите (наричани мастни клетки) да отделят химикали, които водят до алергичната реакция.[8][16] Анафилаксията, причинена от физическо натоварване, често се свързва с консумирането на определени храни.[4] Ако анафилаксията настъпи по време на прилагането на анестезия на пациент, най-честите причини за това са определени лекарства, които се дават на пациент, за да се предизвика ефект на парализа (нервномускулни блокиращи агенти), антибиотици и латекс.[17] В 32 – 50% от случаите причината е неизвестна (идиопатична анафилаксия).[18]
Храни
[редактиране | редактиране на кода]Много храни могат да предизвикат анафилаксия, дори ако се консумират за първи път.[10] В западните култури най-честите причини са консумация или контакт с фъстъци, пшеница, дървесни ядки, морски деликатеси, риба, мляко и яйца.[11][8] В Близкия изток често причинител е сусамът. В Азия чести причини за анафилаксия са ориз и нахут. [8] Обикновено тежките случаи са вследствие на консумация на съответната храна,[10] но при някои хора се наблюдават тежки реакции, когато храната-дразнител се докосне до определена част от тялото. Децата може да израстат алергиите си. До 16-годишна възраст 80% от младежите старша възраст с реакция на анафилаксия към млякото или яйцата и 20% от тях с единичен случай на анафилаксия от реакция към фъстъците могат вече да консумират тези храни без проблем.[3]
Лекарства
[редактиране | редактиране на кода]Всякакви лекарства може да причинят анафилаксия. Най-често това се случва при β-лактамните антибиотици (като пеницилин), следвани от аспирин и НСПВС (нестероидни противовъзпалителни средства).[11][19] Ако даден човек е алергичен към едно лекарство от групата на НСПВС, обикновено може да използва различно лекарство, без да това да предизвика анафилаксия.[19] Други чести причини за анафилаксия включват химиотерапия, ваксини, протамин (който се среща в спермата) и лекарства на билкова основа.[8][19] Някои лекарства, в това число ванкомицин, морфин и средства, използвани за подобряване на радиографските изображения (радиоконтрастни агенти), причиняват анафилаксия чрез увреждане на определени клетки в тъканите, като по този начин карат тези клетки да отделят хистамин (дегранулация на мастните клетки).[10]
Честотата на дадена реакция към определено лекарство отчасти зависи от това колко често то се дава на хората и отчасти от начина, по който лекарството действа в тялото.[20] Анафилаксията от реакция към пеницилини или цефалоспорини се проявява само след като те се свържат с протеини вътре в тялото, а някои от тези протеини се свързват по-лесно от други.[4] Анафилаксия от реакция към пеницилин се проявява при един на всеки 2000 до 10 000 лекувани. Смъртни случаи има при по-малко от един на всеки 50 000 лекувани.[4] Анафилаксия от реакция към аспирин и НСПВС се проявява при около един на всеки 50 000 души.[4] Ако даден човек получава реакция към пеницилините, при него рискът за реакция към цефалоспорини е по-висок, но все пак остава под един случай на 1000.[4] По-старите лекарства, които бяха използвани за подобряване на рентгенографските изображения (радиоконтрастни агенти), причиняваха реакции в 1% от случаите. По-новите ниско осмоларни радиоконтрастни агенти причиняват реакции в 0,04% от случаите.[20]
Отрова
[редактиране | редактиране на кода]Отровата от жилещи или хапещи насекоми като пчели и оси (Hymenoptera) или кръвосмучещи насекоми (Triatominae) може да причини анафилаксия.[11][21] Ако даден човек е получил реакция към отрова от насекоми в миналото и тя се е проявила в по-сериозна форма от локална реакция около мястото на ужилването, той е под по-висок риск от анафилаксия в бъдеще.[22][23] Половината от хората, които умират от анафилаксия обаче не са имали предишна широко разпространена (системна) реакция.[24]
Рискови фактори
[редактиране | редактиране на кода]Хората, страдащи от атопични заболявания като астма, екзема или алергичен ринит, са под по-висок риск от анафилаксия от реакция към храна, латекс, и радиоконтрастни агенти. При тези хора обаче няма по-висок риск от лекарства за инжектиране или ужилвания.[8][10] Едно проучване при деца с анафилаксия установи, че 60% от тях са имали анамнеза на предишни атопични заболявания. Над 90% от децата, които умират от анафилаксия, страдат от астма.[10] Хората, страдащи от заболявания, причинени от прекомерно натрупване на мастни клетки в тъканите (мастоцитоза), както и тези с по-добро материално състояние, са под по-висок риск.[8][10] Колкото по-дълъг е периодът от последното излагане на агента, който е причинил анафилаксията, толкова по-нисък е рискът от нова реакция.[4]
Механизми на действие
[редактиране | редактиране на кода]Анафилаксията е тежка алергична реакция, която се проявява внезапно и засяга много от системите на тялото.[2][25] Тя се дължи на отделянето на възпалителни медиатори и цитокини от мастоцитите и базофилите. Тяхното отделяне обикновено се дължи на реакция на имунната система, но може да бъде причинено и от увреждане на тези клетки, което не е свързано с имунна реакция.[25]
Имунологичен
[редактиране | редактиране на кода]Когато анафилаксията е предизвикана от имунна реакция, имуноглобулинът E (IgE) се свързва с чуждия материал, който предизвиква алергичната реакция (антиген). Комбинацията от свързан с антигена IgE активира FcεRI рецепторите на мастните клетки и базофилите. Мастните клетки и базофилите реагират чрез отделяне на възпалителни медиатори, като хистамин. Тези медиатори увеличават съкращаването на бронхиалните гладки мускули, причиняват разширяване на кръвоносните съдове (вазодилация), увеличават изпускането на флуиди от кръвоносните съдове и потискат дейността на сърдечния мускул.[4][25] Съществува също и имунологичен механизъм, който не разчита на IgE, но не е известно дали той се проявява при хората.[25]
Неимунологичен
[редактиране | редактиране на кода]Когато анафилаксията не е причинена от отговор на имунната система, реакцията се дължи на агент, който директно уврежда мастните клетки и базофилите, като по този начин ги кара да отделят хистамин и други вещества, които обикновено са свързани с алергична реакция (дегранулация). Агентите, които увреждат тези клетки, включват контрастна среда за рентген, опиоиди, температура (горещо или студено) и вибрация.[16][25]
Признаци и симптоми
[редактиране | редактиране на кода]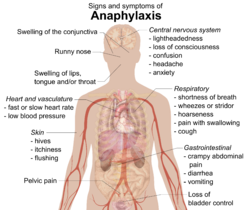
Анафилаксията обикновено се проявява чрез множество различни симптоми в рамките на няколко минути или няколко часа.[26][11] Симптомите се проявяват средно в рамките на 5 до 30 минути, ако причината е вещество, което прониква в тялото директно през кръвния поток (интравенозно). Ако причината е в храна, консумирана от пострадалия, средното време на проява на симптоми е два часа.[4] Най-често засегнатите места включват: кожата (80 – 90%), белите дробове и дихателните пътища (70%), стомаха и червата (30 – 45%), сърцето и кръвоносните съдове (10 – 45%) и централната нервна система (10 – 15%).[11] Обикновено се наблюдават симптоми при две или повече от тези системи.[8]
Симптомите на анафилактичния шок се проявяват веднага (секунди или минути) след въздействието на специфичния алерген. В най-тежките случаи болният едва успява да съобщи за настъпването на рязка слабост, стягаща болка в гърдите, смъртен страх и моментално губи съзнание. Състоянието на анафилактичен шок се характеризира с понижение на артериалното кръвно налягане с 30% и повече. [6]
Дишането става повърхностно или стридорозно (оток на ларинкса), появява се пяна на устата, кожата е бледа, покрита със студена пот, пулсът е учестен, едва опипващ се или не, кръвното налягане е снижено или въобще не се измерва. Нерядко има гърчове, изпускане по малка нужда и смъртта настъпва в продължение на няколко минути. В сравнително по-леките случаи болните се оплакват от чувство на топлина и сърбеж по цялото тяло, обща слабост, шум в ушите, стягащи болки зад гръдната кост, затруднено дишане със суха кашлица, болки в корема, позиви за уриниране и дефекация. Болните са с изплашен израз, зачервена кожа и конюнктиви. Появяват се уртикални обриви и оток по устните и клепачите, ринит. По-късно настъпва замъгленост и загуба на съзнанието. Наблюдават се кашлица и мускулни спазми.
Кожа
[редактиране | редактиране на кода]
Симптомите обикновено включват изразени пъпчици по кожата (уртикария), сърбеж, почервеняване на лицето или кожата (зачервяване), или подуване на устните.[27] Пострадалите с подуване под кожата (ангиоедем) може да чувстват парене на кожата вместо сърбеж.[4] В до 20 % от случаите може да се получи подуване на езика или гърлото.[6] Други характерни признаци включват хрема и подуване на лигавицата на повърхността на окото и клепача (конюнктивата).[15] Възможно е също да се получи посиняване на кожата (цианоза), поради недостиг на кислород.[15]
Дихателна система
[редактиране | редактиране на кода]Признаците и симптомите на дихателната система включват недостиг на въздух, затруднено дишане с издаване на ниски тонове (хрипове) или затруднено дишане с издаване на високи тонове (свистене).[27] Хриповете обикновено се дължат на спазми на мускулите в долната част на дихателната тръба (бронхиалните мускули).[28] Свистенето се дължи на подуване на горната част на дихателната тръба, което стеснява дихателните пътища.[15] Възможно е също да се получи на предразняване на гласа, болка при преглъщане или кашлица.[4]
Сърдечно-съдова система
[редактиране | редактиране на кода]Може да се получи внезапно свиване на кръвоносните съдове на сърцето (коронарен артериален спазъм), поради отделянето на хистамин от определени клетки в сърцето.[28] Това прекъсва кръвоснабдяването на сърцето и може да причини смърт на сърдечни клетки (инфаркт на миокарда) или твърде забавено или твърде ускорено сърцебиене (сърдечна дисритмия) или до пълно спиране на сърдечния ритъм (спиране на сърцето).[11][8] Хората, които вече страдат от сърдечни заболявания, са изложени на по-голям риск от засягане на сърдечно-съдовата система вследствие на анафилаксия.[28] Въпреки че ускореното сърцебиене поради ниско кръвно налягане е по-чест ефект,[15] 10% от хората с анафилаксия може да получат забавено сърцебиене (брадикардия) при ниско кръвно налягане (комбинацията от забавено сърцебиене и ниско кръвно налягане е известна като рефлекс на Безолд–Яриш).[10] Пострадалият може да почувства отпадналост или да загуби съзнание поради спадане на кръвното налягане. Това ниско кръвно налягане може да бъде причинено от разширяването на кръвоносните съдове (дистрибутивен шок) или от спиране на работата на сърдечните камери (кардиогенен шок).[28] В редки случаи изключително ниското кръвно налягане може да се окаже единственият признак на анафилаксия.[6]
Други
[редактиране | редактиране на кода]Стомашно-чревните симптоми може да включват спазматична коремна болка, диария и повръщане.[27] Пострадалият може да проявява признаци на объркани мисли, загуба на контрол върху пикочния мехур и може да изпитва болка в областта на таза, която се усеща като спазми на матката. [27][15] Разширяването на кръвоносните съдове около мозъка може да причини главоболие.[4] Възможно е пострадалият да почувства тревожност или да си въобрази, че всеки момент ще умре.[8]
Диагностициране
[редактиране | редактиране на кода]Диагноза на анафилаксия се поставя въз основа на клиничните факти.[8] Ако в рамките на няколко минути/часа след излагане на алерген настъпи някое от следните три, много вероятно е пострадалият да има анафилаксия:[8]
- Засягане на кожата или лигавицата плюс затруднено дишане или ниско кръвно налягане.
- Два или повече от следните симптоми:
- засягане на кожата или лигавицата;
- дихателни проблеми;
- ниско кръвно налягане;
- стомашно-чревни симптоми.
- Ниско кръвно налягане след излагане на установен алерген.
Ако даден човек получи тежка реакция от ужилване на насекомо или от лекарство, кръвните изследвания за триптаза или хистамин (отделяни от мастните клетки) може помогнат при диагностицирането на анафилаксия. Тези изследвания обаче няма да помогнат много, ако причината е храна или ако лицето има нормално кръвно налягане[8] и не може да бъде отхвърлена възможна диагноза на анафилаксия.[3]
Изследвания за алергии
[редактиране | редактиране на кода]
Изследванията за алергии могат да помогнат да се определи каква точно е причината за анафилаксията. Съществуват кожни изследвания за алергии (като например тестовете с хипоалергичен пластир) за определени храни и отрови.[3] Кръвните изследвания за специфични антитела помагат за потвърждаването на алергии към, мляко, яйца, фъстъци, дървесни ядки и риба.[3] Кожните изследвания могат да потвърдят алергии към пеницилин, но няма кожни тестове за други лекарства.[3] Неимунните форми на анафилаксия могат да се диагностицират само чрез проверка на анамнезата на пациента или чрез излагане на пациента на алерген, който може да е предизвикал реакция в миналото. Не съществуват кожни или кръвни изследвания за неимунна анафилаксия.[5]
Диференциална диагноза
[редактиране | редактиране на кода]Понякога е трудно да се различи анафилаксия от астма, припадък поради липса на кислород (синкоп) и панически пристъп.[8] Хората с астма обикновено не изпитват сърбеж или стомашни или чревни симптоми. Когато човек припадне, кожата е бледа и няма обрив. Когато човек получи панически пристъп, кожата може да се зачерви, но не се получава обрив.[8] Други състояния, които може да имат подобни симптоми включват хранително отравяне от развалена риба (скомброидоза) и инфекция от определени паразити (анизакиоза).[10]
Профилактика
[редактиране | редактиране на кода]Препоръчваният начин за предотвратяване на анафилаксия е да се избягва това, което е причинило реакцията в миналото. Ако това не е възможно, може да има терапии, които помагат на тялото да спре да реагира на установен вече алерген (десенситизация). Терапията на имунната система (имунотерапия) с отрови на хименоптера е ефикасно при десенситизиране на 80 – 90% при възрастните и 98% при децата за алергии към пчели, оси, стършели и червени мравки. Пероралната имунотерапия може да бъде ефикасна за десенситизация на някои хора към определени храни като мляко, яйца, ядки и фъстъци; тези лечения обаче често имат нежелани странични ефекти. Десенситизация може да се прави и за много лекарства, но за повечето хора е по-добре просто да избягват да проблемното лекарство. За хората, които получават реакция към латекс може да е важно да избягват храни, които съдържат вещества, подобни на това, което вече им е причинило имунен отговор (храни с кръстосана реактивност), сред които са например авокадото, бананите, картофите и други.[8]
Овладяване
[редактиране | редактиране на кода]Анафилаксията е спешно медицинско състояние, което може да изисква предприемането на животоспасяващи мерки като например осигуряване на проходимост на дихателните пътища, допълнително подаване на кислород, вливане на голям обем интравенозни течности и постоянно наблюдение.[11] Предпочитаното лечение е адреналин. Освен адреналин често се използват и антихистамини и стероиди.[8] След нормализиране на състоянието, пострадалият трябва да се остави под болнично наблюдение за 2 до 24 часа, за да е сигурно, че симптомите няма да се повторят, което може да се случи, ако пострадалият има бифазова анафилаксия.[10][9][29][4]
Адреналин
[редактиране | редактиране на кода]
Адреналинът е основното лечение за анафилаксия. Не съществува причина, поради която не трябва да бъде използван (няма никакво абсолютно противопоказание).[11] При подозрение за анафилаксия се препоръчва незабавно инжектиране на разтвор на адреналин в средната антеролатерална част на бедрото.[8] Инжектирането трябва да се повтаря на всеки 5 до 15 минути, ако пострадалият не отговаря добре на лечението.[8] В 16 до 35% от случаите се налага прилагане на втора доза.[10] Рядко са необходими повече от две дози.[8] Инжектирането в мускула (интрамускулно приложение) се предпочита пред инжектирането под кожата (подкожно приложение), тъй като там лекарството може да се абсорбира твърде бавно.[30] Не толкова значителните нежелани ефекти от адреналина включват тремори, чувство на тревожност, главоболия и палпитации.[8]
Адреналинът може да не подейства при хора, които вземат бета-блокери.[10] В такъв случай, ако адреналинът не е ефикасен, може да се приложи глюкагон интравенозно. Механизмът на действие на глюкагона не включва β-рецепторите.[10]
Ако е необходимо, адреналинът може да се инжектира и във вена (интравенозно инжектиране), като се използва разреждащ разтвор. Прилагането на интравенозен адреналин обаче се свързва с нередовно сърцебиене (дисритмия) и сърдечен удар (инфаркт на миокарда).[31] Автоинжекторите с адреналин, които дават възможност на хората с анафилаксия сами да си инжектират адреналин в мускула, обикновено се срещат в две дози – една за възрастни или деца с телесно тегло над 25 kg и една за деца с телесно тегло между 10 и 25 kg.[32]
Помощни средства
[редактиране | редактиране на кода]Антихистамините често се използват в допълнение към адреналина. Преди се смяташе, че са ефикасни, въз основа на теоретична обосновка, но всъщност съществуват много малко доказателства, че антихистамините действително са ефикасни за лечение на анафилаксия. Един обстоен преглед на Кокран от 2007 г. не открива никакви проучвания с надеждно качество, които да могат да се използват, за да се обоснове препоръчването им.[33] Не се счита, че антихистамините имат някакъв ефект върху натрупването на течност или спазмите в дихателните пътища.[10] Малко вероятно е кортикостероидите да окажат някакво влияние при епизод на анафилаксия, който се развива. Те може да се използват в опит да се намали риска от бифазова анафилаксия, но ефикасността им при предотвратяването на бъдещи симптоми на анафилаксия е неясна.[9] Салбутамолът, който се подава чрез уред за вдишване (инхалатор) може да бъде ефикасен в случаите, когато адреналинът не облекчава симптомите на бронхоспазъм.[10] При пострадали, при които други средства не дават ефект, се прилага син инхалатор с метилен, тъй като може да отпусне гладката мускулатура.[10]
Подготвеност
[редактиране | редактиране на кода]За хората, които са под риск от анафилаксия, се препоръчва да имат готов „план за действие при алергичен пристъп“. Родителите трябва да информират училището за алергиите на детето си и за това какво трябва да се направи в случай на пристъп на анафилаксия.[34] Планът за действие обикновено включва използването на автоинжектори с адреналин, препоръката да се носи гривна с медицинска информация и консултации за начините да се избягват дразнителите.[34] За определени дразнители съществува терапия за намаляване на чувствителността на тялото към веществото, което предизвиква алергичната реакция (алергенна имунотерапия). Този вид терапия може да предотврати бъдещи епизоди на анафилаксия. Многогодишният курс на подкожна десенситизация е показано ефикасен срещу жилещи насекоми, а пероралната десенситизация е ефикасна за много видове храни.[11]
Перспектива
[редактиране | редактиране на кода]Вероятността от възстановяване е голяма, когато причината е известна и пострадалият се лекува навреме.[35] Дори когато причината не е известна, но има на разположение лекарство, което да спре реакцията, пострадалият обикновено се възстановява успешно.[4] Ако настъпи смърт, това обикновено се дължи на дихателен проблем (обикновено блокиране на дихателните пътища) или на сърдечносъдов проблем (шок).[10][25] Анафилаксията води до смърт в 0,7–20% от случаите.[4][28] (Some deaths have happened within minutes).[8] Прогнозата за пострадалите с анафилаксия от физическо натоварване обикновено е добра, с повече или по-малко тежки епизоди с напредване на възрастта.[36]
Научни изследвания
[редактиране | редактиране на кода]Понастоящем се правят опити да се разработи адреналин, който може да се прилага под езика (сублингвален адреналин) за лечение на анафилаксия.[10] Проучва се подкожното инжектиране на анти-IgE антитяло омализумаб като метод за предотвратяване на повтаряне на състоянието, но все още не се препоръчва.[8][37]
Източници
[редактиране | редактиране на кода]- ↑ anaphylaxis // merriam-webster.com. Посетен на 21 ноември 2009.
- ↑ а б Tintinalli, Judith E. Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York, McGraw-Hill Companies, 2010. ISBN 0-07-148480-9. с. 177 – 182.
- ↑ а б в г д е ж Boden, SR и др. Anaphylaxis: a history with emphasis on food allergy. // Immunological reviews 242 (1). 2011 Jul. с. 247 – 57.
- ↑ а б в г д е ж з и к л м н о п Marx, John. Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA, Mosby/Elsevier, 2010. ISBN 9780323054720. с. 15111528.
- ↑ а б в г Ring, J и др. History and classification of anaphylaxis. // Chemical immunology and allergy 95. 2010. с. 1 – 11.
- ↑ а б в г Limsuwan, T и др. Acute symptoms of drug hypersensitivity (urticaria, angioedema, anaphylaxis, anaphylactic shock). // The Medical clinics of North America 94 (4). 2010 Jul. с. 691 – 710, x. Архивиран от оригинала на 2012-04-26. Посетен на 2012-07-07.
- ↑ Анафилаксия, анафилактичен шок // Посетен на 9 юли 2012.
- ↑ а б в г д е ж з и к л м н о п р с т у ф х ц ч ш щ Simons, FE и др. World Allergy Organization survey on global availability of essentials for the assessment and management of anaphylaxis by allergy-immunology specialists in health care settings. // Annals of allergy, asthma & immunology: official publication of the American College of Allergy, Asthma, & Immunology 104 (5). 2010 май. с. 405 – 12. Архивиран от оригинала на 2012-04-26.
- ↑ а б в Lieberman P. Biphasic anaphylactic reactions // Ann. Allergy Asthma Immunol. 95 (3). Септември 2005. DOI:10.1016/S1081-1206(10)61217-3. с. 217 – 26; quiz 226, 258.
- ↑ а б в г д е ж з и к л м н о п р с т у ф х ц ч ш щ ю Lee, JK и др. Anaphylaxis: mechanisms and management. // Clinical and experimental allergy: journal of the British Society for Allergy and Clinical Immunology 41 (7). 2011 Jul. с. 923 – 38.
- ↑ а б в г д е ж з и к л м Simons FE. Anaphylaxis: Recent advances in assessment and treatment // J. Allergy Clin. Immunol. 124 (4). Октомври 2009. DOI:10.1016/j.jaci.2009.08.025. с. 625 – 36; quiz 637 – 8. Архивиран от оригинала на 2013-06-27.
- ↑ Koplin, JJ и др. An update on epidemiology of anaphylaxis in children and adults. // Current opinion in allergy and clinical immunology 11 (5). 2011 Oct. с. 492 – 6.
- ↑ Demain, JG и др. Anaphylaxis and insect allergy. // Current opinion in allergy and clinical immunology 10 (4). 2010 Aug. с. 318 – 22.
- ↑ Worm, M. Epidemiology of anaphylaxis. // Chemical immunology and allergy 95. 2010. с. 12 – 21.
- ↑ а б в г д е Brown, SG и др. Anaphylaxis: diagnosis and management. // The Medical journal of Australia 185 (5). 2006 Sep 4. с. 283 – 9.
- ↑ а б editors, Marianne Gausche-Hill, Susan Fuchs, Loren Yamamoto,. The pediatric emergency medicine resource. Rev. 4. ed. Sudbury, Mass., Jones & Bartlett, 2007. ISBN 9780763744144. с. 69.
- ↑ Dewachter, P и др. Anaphylaxis and anesthesia: controversies and new insights. // Anesthesiology 111 (5). 2009 Nov. DOI:10.1097/ALN.0b013e3181bbd443. с. 1141 – 50.
- ↑ editor, Mariana C. Castells,. Anaphylaxis and hypersensitivity reactions. New York, Humana Press, 2010. ISBN 9781603279505. с. 223.
- ↑ а б в Volcheck, Gerald W. Clinical allergy: diagnosis and management. Totowa, N.J., Humana Press, 2009. ISBN 9781588296160. с. 442.
- ↑ а б Drain, KL и др. Preventing and managing drug-induced anaphylaxis. // Drug safety: an international journal of medical toxicology and drug experience 24 (11). 2001. с. 843 – 53.
- ↑ Klotz, JH и др. Kissing bugs: potential disease vectors and cause of anaphylaxis. // Clinical infectious diseases: an official publication of the Infectious Diseases Society of America 50 (12). 2010 Jun 15. с. 1629 – 34.
- ↑ Bilò, MB. Anaphylaxis caused by Hymenoptera stings: from epidemiology to treatment. // Allergy 66 Suppl 95. 2011 Jul. с. 35 – 7.
- ↑ Cox, L и др. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System. // The Journal of allergy and clinical immunology 125 (3). 2010 Mar. с. 569 – 74, 574.e1-574.e7.
- ↑ Bilò, BM и др. Epidemiology of insect-venom anaphylaxis. // Current opinion in allergy and clinical immunology 8 (4). 2008 Aug. с. 330 – 7.
- ↑ а б в г д е Khan, BQ и др. Pathophysiology of anaphylaxis. // Current opinion in allergy and clinical immunology 11 (4). 2011 Aug. с. 319 – 25.
- ↑ Oswalt ML, Kemp SF. Anaphylaxis: office management and prevention // Immunol Allergy Clin North Am 27 (2). Май 2007. DOI:10.1016/j.iac.2007.03.004. с. 177 – 91, vi. Clinically, anaphylaxis is considered likely to be present if any one of three criteria is satisfied within minutes to hours
- ↑ а б в г Sampson HA, Muñoz-Furlong A, Campbell RL, et al. Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium // J. Allergy Clin. Immunol. 117 (2). Февруари 2006. DOI:декември 1303 10.1016/j.jaci.25 декември 1303. с. 391 – 7.
- ↑ а б в г д Triggiani, M и др. Allergy and the cardiovascular system. // Clinical and experimental immunology 153 Suppl 1. 2008 Sep. с. 7 – 11.
- ↑ Emergency treatment of anaphylactic reactions – Guidelines for healthcare providers (PDF) // Resuscitation Council (UK), януари 2008. Посетен на 22 април 2008.
- ↑ Simons, KJ и др. Epinephrine and its use in anaphylaxis: current issues. // Current opinion in allergy and clinical immunology 10 (4). 2010 Aug. с. 354 – 61.
- ↑ Mueller, UR. Cardiovascular disease and anaphylaxis. // Current opinion in allergy and clinical immunology 7 (4). 2007 Aug. с. 337 – 41.
- ↑ Sicherer, SH и др. Self-injectable epinephrine for first-aid management of anaphylaxis. // Pediatrics 119 (3). 2007 Mar. с. 638 – 46.
- ↑ Sheikh A, Ten Broek V, Brown SG, Simons FE. H1-antihistamines for the treatment of anaphylaxis: Cochrane systematic review // Allergy 62 (8). Август 2007. DOI:10.1111/j.1398-9995.2007.01435.x. с. 830 – 7.
- ↑ а б Martelli, A и др. Anaphylaxis in the emergency department: a paediatric perspective. // Current opinion in allergy and clinical immunology 8 (4). 2008 Aug. с. 321 – 9.
- ↑ Harris, edited by Jeffrey и др. Head and neck manifestations of systemic disease. London, Informa Healthcare, 2007. ISBN 9780849340505. с. 325.
- ↑ editor, Mariana C. Castells,. Anaphylaxis and hypersensitivity reactions. New York, Humana Press, 2010. ISBN 9781603279505. с. 223.
- ↑ Vichyanond, P. Omalizumab in allergic diseases, a recent review. // Asian Pacific journal of allergy and immunology / launched by the Allergy and Immunology Society of Thailand 29 (3). 2011 Sep. с. 209 – 19.
